- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ultima modifica 2025-11-02 20:14.
Epatite B
Il contenuto dell'articolo:
- Cause e fattori di rischio
- Forme della malattia
- Fasi della malattia
- Sintomi
- Diagnostica
-
Trattamento
- Epatite acuta B
- Epatite cronica B
- Possibili complicazioni e conseguenze
- Previsione
- Prevenzione
L'epatite B (epatite sierica) è una malattia virale del fegato in cui si verifica la morte degli epatociti a causa di meccanismi autoimmuni. Di conseguenza, la disintossicazione e le funzioni sintetiche del fegato sono compromesse.
Secondo le stime dell'OMS, oltre 2 miliardi di persone nel mondo sono infette dal virus dell'epatite B, il 75% della popolazione mondiale vive in regioni con un alto tasso di incidenza. L'infezione acuta viene diagnosticata in 4 milioni di persone ogni anno. Negli ultimi anni c'è stata una diminuzione dell'incidenza dell'epatite B, dovuta alla vaccinazione.
Il virus dell'epatite B è altamente virulento
Cause e fattori di rischio
Il virus dell'epatite B appartiene alla famiglia degli hepadnavirus. È molto resistente agli attacchi fisici e chimici e ha un alto grado di virulenza. Dopo aver sofferto di una malattia, una persona sviluppa un'immunità persistente per tutta la vita.
Nei pazienti e nei portatori di virus, il patogeno è contenuto nei fluidi biologici (sangue, urina, sperma, saliva, secrezioni vaginali), viene trasmesso da persona a persona per via parenterale, cioè bypassando il tratto gastrointestinale.
Il virus dell'epatite B è altamente resistente agli attacchi chimici e fisici
In precedenza, l'infezione si verificava spesso a seguito di manipolazioni mediche e diagnostiche, trasfusioni di sangue e prodotti sanguigni, manicure e tatuaggi. Negli ultimi decenni, la trasmissione sessuale dell'infezione è diventata predominante, il che è spiegato dai seguenti fattori:
- uso diffuso di strumenti monouso per procedure invasive;
- applicazione di moderni metodi di sterilizzazione e disinfezione;
- esame approfondito dei donatori di sangue, sperma;
- rivoluzione sessuale;
- la prevalenza di droghe per via parenterale.
Con un contatto sessuale non protetto con un paziente o un portatore di virus, il rischio di contrarre l'epatite B, secondo varie fonti, varia dal 15 al 45%. I tossicodipendenti per via parenterale svolgono un ruolo importante nella diffusione della malattia: circa l'80% dei tossicodipendenti è infettato dal virus dell'epatite B.
Circa l'80% dei consumatori di droghe per via parenterale è infetto dal virus dell'epatite B.
Esiste un modo comune di infezione: la trasmissione del virus avviene a seguito dell'uso di comuni spazzolini da denti, strumenti per manicure, lame e rasoi, accessori da bagno e asciugamani. Eventuali lesioni (anche lievi) alla pelle e alle mucose in questo caso diventano la porta d'ingresso dell'infezione. Se le regole di igiene personale non vengono seguite per diversi anni, tutti i membri della famiglia del vettore del virus vengono infettati.
La via verticale di trasmissione dell'infezione, cioè l'infezione del bambino dalla madre, è più spesso osservata nelle regioni con un'alta incidenza. Con una gravidanza normale, il virus non attraversa la barriera placentare e l'infezione del bambino può verificarsi durante il parto. Tuttavia, con alcune patologie dello sviluppo della placenta, il suo distacco prematuro, l'infezione intrauterina del feto non è esclusa. Se nel sangue di una donna incinta viene rilevato un antigene HBe, il rischio di infezione di un neonato è stimato al 90%. Se viene rilevato solo l'antigene HBs, il rischio di infezione è inferiore al 20%.
L'epatite virale B viene trasmessa anche attraverso la trasfusione di sangue infetto o componenti del sangue al ricevente. Tutti i donatori sono sottoposti a diagnosi obbligatoria, ma esiste una finestra sierologica, cioè un periodo in cui una persona è già infetta e rappresenta un pericolo epidemiologico per gli altri, ma i test di laboratorio non rivelano l'infezione. Ciò è dovuto al fatto che dal momento dell'infezione al momento dello sviluppo degli anticorpi, che sono i marcatori della malattia, ci vogliono dai 3 ai 6 mesi.
Il gruppo di rischio per l'epatite B comprende:
- tossicodipendenti per via parenterale;
- persone che ricevono trasfusioni di sangue;
- persone con vita sessuale promiscua;
- operatori sanitari che, nello svolgimento della loro attività professionale, sono a contatto con il sangue dei pazienti (chirurghi, infermieri, assistenti di laboratorio, ginecologi).
La trasmissione per via aerea del virus dell'epatite B non è possibile.
Forme della malattia
In base alla durata del decorso della malattia, si distingue una forma acuta e cronica. Secondo le peculiarità del quadro clinico, l'epatite B è:
- asintomatico;
- anitterico;
- itterico.
Fasi della malattia
Ci sono le seguenti fasi dell'epatite B:
- Periodo di incubazione. Durata - da 2 a 6 mesi, più spesso - 12-15 settimane, durante le quali si verifica la replicazione attiva del virus nelle cellule del fegato. Dopo che il numero di particelle virali raggiunge un valore critico, compaiono i primi sintomi: la malattia passa alla fase successiva.
- Periodo prodromico. L'emergere di segni aspecifici di una malattia infettiva (debolezza, letargia, dolore nei topi e nelle articolazioni, mancanza di appetito).
- È alto. La comparsa di segni specifici (il fegato aumenta di dimensioni, appare la colorazione itterica della sclera e della pelle e si sviluppa la sindrome da intossicazione).
- Recupero (convalescenza) o transizione della malattia in una forma cronica.
Sintomi
Il quadro clinico dell'epatite B è causato da un deflusso alterato della bile (colestasi) e da una ridotta funzione di disintossicazione del fegato. In alcuni pazienti, la malattia è accompagnata da intossicazione endogena, cioè avvelenamento del corpo con prodotti di metabolismo alterato causato dalla necrosi degli epatociti. In altri pazienti prevale l'intossicazione esogena, derivante dall'assorbimento nel flusso sanguigno delle tossine che si formano nell'intestino durante la digestione.
Con qualsiasi tipo di intossicazione, il sistema nervoso centrale è il primo a soffrire. Clinicamente, questo si manifesta con la comparsa dei seguenti sintomi cerebrotossici:
- disturbi del sonno;
- aumento della fatica, debolezza;
- apatia;
- disturbi della coscienza.
Nelle forme gravi della malattia, può svilupparsi la sindrome emorragica: epistassi ricorrenti, aumento del sanguinamento delle gengive.
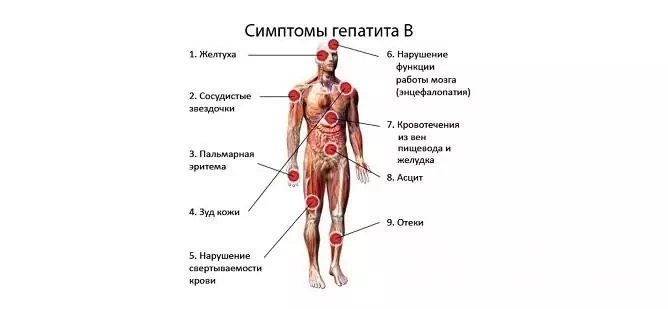
Il quadro clinico dell'epatite B
La violazione del normale deflusso della bile provoca ittero. Quando compare, la condizione generale peggiora: le manifestazioni di astenia, dispepsia, sindrome emorragica si intensificano e si verifica un prurito atroce. Le feci diventano più chiare e l'urina, al contrario, si scurisce e ricorda il colore della birra scura.
Sullo sfondo di un aumento dell'ittero, si verifica un aumento del fegato (epatomegalia). In circa il 50% dei casi, oltre al fegato, la milza è ingrossata. Le dimensioni normali del fegato con ittero grave sono considerate un segno prognostico sfavorevole.
Il periodo itterico dura per un tempo piuttosto lungo, fino a diversi mesi. A poco a poco, le condizioni dei pazienti migliorano: i fenomeni di dispepsia scompaiono, i sintomi itterici regrediscono, il fegato ritorna alle dimensioni normali.
In circa il 5-10% dei casi, l'epatite virale B diventa cronica. I suoi segni:
- lieve intossicazione;
- temperatura subfebrilare;
- ingrossamento persistente del fegato;
- un persistente aumento dell'attività delle transaminasi epatiche e un aumento del livello di bilirubina.
Diagnostica
La diagnosi di epatite virale B viene effettuata sulla base del rilevamento di antigeni specifici del virus (HbeAg, HbsAg) nel siero del sangue, nonché del rilevamento di anticorpi contro di essi (anti-Hbs, anti-HBe, anti-Hbc IgM).
Il grado di attività del processo infettivo può essere valutato sulla base del risultato di una reazione a catena della polimerasi quantitativa (PCR). Questa analisi consente di rilevare il DNA del virus, nonché di contare il numero di copie virali per unità di volume di sangue.
Per valutare lo stato funzionale del fegato, oltre a monitorare la dinamica della malattia, vengono regolarmente eseguiti i seguenti test di laboratorio:
- chimica del sangue;
- coagulogramma;
- analisi generale del sangue e delle urine.

Il virus dell'epatite B si trova nel sangue e nei fluidi corporei
Assicurati di eseguire l'ecografia del fegato in dinamica.
Se indicato, viene eseguita una biopsia per puntura del fegato, seguita da esame istologico e citologico del puntato.
Trattamento
Epatite acuta B
La forma acuta della malattia è la base per il ricovero del paziente. Si raccomanda al paziente un riposo a letto rigoroso, bere molti liquidi e seguire una dieta moderata (tabella numero 5 secondo Pevzner).
La terapia antivirale viene eseguita con una combinazione di interferoni e ribavirina. I dosaggi e la durata del trattamento sono determinati dal dottore individualmente in ogni caso.
Per ridurre la gravità della sindrome da intossicazione, viene eseguita l'infusione endovenosa di soluzioni di glucosio, cristalloidi, preparati di potassio. La realizzazione della terapia vitaminica è mostrata.
L'epatite B acuta viene trattata in un ospedale mediante infusione a goccia di preparati di glucosio e potassio
Per eliminare lo spasmo delle vie biliari, vengono prescritti antispastici. Quando compaiono sintomi di colestasi, le preparazioni di acido ursodesossicolico (UDCA) devono essere incluse nel regime terapeutico.
Epatite cronica B
La terapia dell'epatite B cronica viene eseguita con farmaci antivirali e ha i seguenti obiettivi:
- rallentare o fermare completamente la progressione della malattia;
- soppressione della replicazione virale;
- eliminazione dei cambiamenti fibrotici e infiammatori nel tessuto epatico;
- prevenire lo sviluppo del cancro del fegato primario e della cirrosi.
Per l'epatite B cronica, il medico prescrive farmaci antivirali
Attualmente non esiste un unico standard generalmente accettato per il trattamento dell'epatite virale B. Nella scelta di una terapia, il medico tiene conto di tutti i fattori che influenzano sia il decorso della malattia che le condizioni generali del paziente.
Possibili complicazioni e conseguenze
La complicanza più pericolosa dell'epatite B è il coma epatico (epatargia, insufficienza epatica acuta). Si verifica a seguito di una massiccia morte di epatociti, che porta a significative disfunzioni epatiche, ed è accompagnata da un alto tasso di mortalità.
Sullo sfondo del coma epatico, si osserva spesso l'aggiunta di un'infezione secondaria con lo sviluppo della sepsi. Inoltre, l'epatargia porta spesso allo sviluppo della sindrome nefrosica acuta.
La sindrome emorragica può causare emorragie interne, a volte gravi, pericolose per la vita.
La principale complicazione della forma cronica dell'epatite virale B è la formazione della cirrosi epatica.
Previsione
L'epatite virale acuta B è raramente fatale. La prognosi peggiora con l'infezione mista da virus dell'epatite C e D, la presenza di malattie croniche concomitanti del sistema epatobiliare e il decorso fulminante della malattia.
Nella forma cronica dell'epatite B, i pazienti muoiono diversi decenni dopo l'inizio della malattia a causa dello sviluppo del cancro primario o della cirrosi epatica.
Prevenzione
Le misure generali per prevenire l'infezione da virus dell'epatite B includono:
- uso di strumenti medici usa e getta;
- attento controllo della sterilità degli strumenti riutilizzabili;
- eseguire trasfusioni di sangue solo se esistono indicazioni rigorose;
- allontanamento dalla donazione di persone che hanno avuto una qualsiasi forma di epatite;
- utilizzando solo articoli per l'igiene personale individuale (spazzolini da denti, rasoi, strumenti per manicure);
- rifiuto di usare droghe;
- sesso sicuro.
La vaccinazione è raccomandata per le persone a maggior rischio di infezione da epatite B. L'immunità dopo la vaccinazione dura circa 15 anni, quindi la rivaccinazione è necessaria per mantenerla.
Video di YouTube relativo all'articolo:

Elena Minkina Dottore anestesista-rianimatore Informazioni sull'autore
Istruzione: laureato presso l'Istituto medico statale di Tashkent, specializzato in medicina generale nel 1991. Ha superato ripetutamente corsi di aggiornamento.
Esperienze lavorative: anestesista-rianimatore del complesso maternità cittadino, rianimatore del reparto di emodialisi.
Le informazioni sono generalizzate e fornite solo a scopo informativo. Al primo segno di malattia, consultare il medico. L'automedicazione è pericolosa per la salute!






