- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ultima modifica 2025-11-02 20:14.
Papillomavirus umano nelle donne
Il contenuto dell'articolo:
- Cause e fattori di rischio
- Forme della malattia
- Sintomi del papillomavirus umano nelle donne
- Diagnostica
- Trattamento delle malattie causate dal papillomavirus umano nelle donne
- Possibili complicazioni e conseguenze
- Previsione
- Prevenzione
Il papillomavirus umano nelle donne è un gruppo della famiglia dei papillomavirus, che comprende 27 specie e più di 170 tipi o ceppi.
Virus del papilloma umano
Il papillomavirus umano è altamente contagioso e diffuso. Secondo varie fonti, dal 60 al 90% di tutte le persone in età riproduttiva sono infette dal papillomavirus umano. Il maggior numero di casi di trasporto di virus è registrato nella fascia di età di 18-30 anni. L'HPV è in grado di provocare lo sviluppo di neoplasie benigne e maligne:
- I tipi di HPV 1-5, 7-10, 12, 14, 15, 17, 19-24, 26-29, 49, 57 sono responsabili della comparsa delle verruche (HPV 1, 2, 4 provoca verruche plantari, HPV 10, 14, 15, 27, 28, 49 - piatto, HPV 7 - Verruche da macellaio, HPV 2, 4, 27, 29, 57 - volgare, HPV 3, 5, 8, 9 - filiforme);
- I tipi di HPV 6, 11, 16, 18, 31, 33, 35, 42-44, 54 causano la formazione di verruche genitali o papillomi dei genitali o delle vie respiratorie;
- I tipi di HPV 16, 18, 30, 31, 33, 39, 40, 42, 43, 51, 52, 55, 57, 58, 59, 61, 62, 64, 67-70 possono causare patologie precancerose, di cui la più alta i ceppi 16 e 18 sono oncogeni.
Il papillomavirus umano viene trasmesso da una persona infetta a una persona sana, mentre è possibile un'infezione simultanea o sequenziale con diversi tipi di virus.
Cause e fattori di rischio
L'HPV entra nel corpo di una donna principalmente attraverso il contatto sessuale (la probabilità di infezione durante il contatto sessuale raggiunge il 66%), ma è possibile anche il contatto e la trasmissione familiare. Quando arriva sulla pelle o sulle mucose, il virus entra nella cellula, all'interno della quale può trovarsi nel citoplasma (forma episomica o benigna) oppure penetrare nel nucleo cellulare e inserire i suoi geni nel suo genoma (forma introsomica o maligna).
I fattori di rischio per l'infezione da papillomavirus umano nelle donne includono:
- malattie infettive del tratto genito-urinario;
- inizio precoce dell'attività sessuale con frequenti cambi di partner;
- sesso non protetto;
- aborti multipli;
- stati di immunodeficienza;
- periodo di gravidanza;
- inosservanza delle regole di igiene personale;
- cattive abitudini.
La possibilità di trasmissione dell'HPV durante il travaglio non è stata completamente determinata. Sono disponibili informazioni sulla rilevazione di un agente infettivo nei bambini, così come nelle ragazze prima dell'inizio dell'attività sessuale. Secondo alcuni rapporti, il DNA del papillomavirus umano si trova nell'aspirato rinofaringeo dei neonati in circa il 33% dei casi.

La possibilità di contrarre l'HPV attraverso i rapporti sessuali è del 66%
Il rischio di infezione nelle donne aumenta con disturbi ormonali, stress frequente, ipotermia e uso prolungato di contraccettivi orali.
Forme della malattia
Il papillomavirus umano è diviso in tre gruppi:
- non oncogeno;
- bassa oncogenicità;
- elevata oncogenicità.
A seconda delle caratteristiche del quadro clinico della malattia causata da HPV, vengono determinate le seguenti forme di infezione virale:
- latente o portatore di virus: il virus non si manifesta per molto tempo, di solito viene rilevato durante la diagnosi per un altro motivo;
- subclinico: il virus causa la formazione di neoplasie (condilomi e verruche), che potrebbero non essere visibili ad occhio nudo a causa delle loro piccole dimensioni;
- clinico: il virus si moltiplica attivamente nel corpo umano, portando alla formazione di neoplasie visibili ad occhio nudo.
Quando un virus colpisce la pelle con la formazione di verruche, le loro seguenti forme sono: verruche volgari (semplici, ordinarie), piatte (giovanili), plantari, filiformi (papillomi, acrochords). L'HPV causa anche lo sviluppo di verruche genitali (papillomi anogenitali).
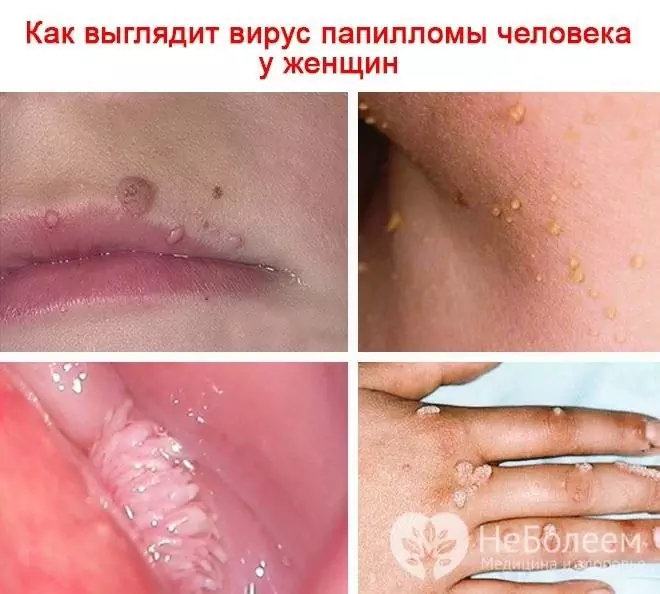
Se il papillomavirus umano in una donna infetta la pelle, compaiono verruche, condilomi, papillomi
La papillomatosi respiratoria ricorrente, un'altra malattia causata dall'HPV, è classificata come segue:
- giovanile: il debutto della malattia nell'infanzia oa 11-12 anni;
- adulto - insorgenza della malattia a 30-40 o dopo 60 anni.
Sintomi del papillomavirus umano nelle donne
Il papillomavirus umano nelle donne nel 13-34% dei casi procede in modo subclinico, nell'1-3% dei pazienti si registra un processo patologico clinicamente pronunciato, nel resto l'infezione ha un decorso latente. Il processo infettivo nell'area genitale può essere esacerbato sullo sfondo di vulvovaginite, endocervicite e malattie a trasmissione sessuale (clamidia, herpes genitale, gonorrea, tricomoniasi, sifilide).
I sintomi più comuni del papillomavirus umano nelle donne del sistema genito-urinario sono prurito e bruciore nella zona genitale, perdite vaginali patologiche, dolore durante e / o dopo il rapporto, fenomeni disurici. Un segno specifico delle lesioni da HPV nel tratto urogenitale nelle donne è la condilomatosi della vulva, della vagina e della cervice. Nelle persone che praticano rapporti anogenitali, i papillomi si trovano spesso nel perineo e nella regione perianale.
Il prurito e il bruciore nella zona genitale sono un sintomo comune del papillomavirus umano nelle donne
A seconda del tipo di virus che ha causato lo sviluppo del processo patologico sulla pelle, le manifestazioni cliniche della malattia possono variare. I cambiamenti patologici nella pelle vengono solitamente rilevati 1-6 mesi dopo l'infezione. Il colore della pelle sulle aree colpite di solito non cambia; in alcuni casi, i papillomi vanno dal bianco al marrone. I papillomi sono neoplasie benigne della pelle e delle mucose e sono escrescenze del tessuto connettivo che sporgono sopra i tessuti circostanti. Poiché contengono vasi sanguigni, sanguinano quando vengono feriti.
Le verruche volgari hanno l'aspetto di una neoplasia solida con un diametro superiore a 1 mm e una superficie cheratinizzata ruvida, sono soggette a fusione tra loro e danneggiano aree significative della pelle. Nella maggior parte dei casi, le neoplasie sono localizzate sulla pelle delle mani, solitamente situate in gruppi, ma in alcuni casi esiste una lunga esistenza di una singola patologia. Se il paziente ha malattie croniche, così come in altre condizioni di immunodeficienza, il processo patologico tende a diffondersi. In casi isolati, può verificarsi una degenerazione maligna delle verruche volgari.
Con lo sviluppo delle verruche plantari, sulla pelle del piede appare un sigillo con una superficie lucida e un bordo sporgente. In alcuni casi, intorno a una verruca compaiono altre neoplasie più piccole. Le verruche sul piede si feriscono facilmente, dopo di che diventano dolorose, specialmente quando si cammina. Per lo stesso motivo, a loro viene aggiunta un'infezione secondaria (batterica) più spesso che ad altre neoplasie causate da HPV.
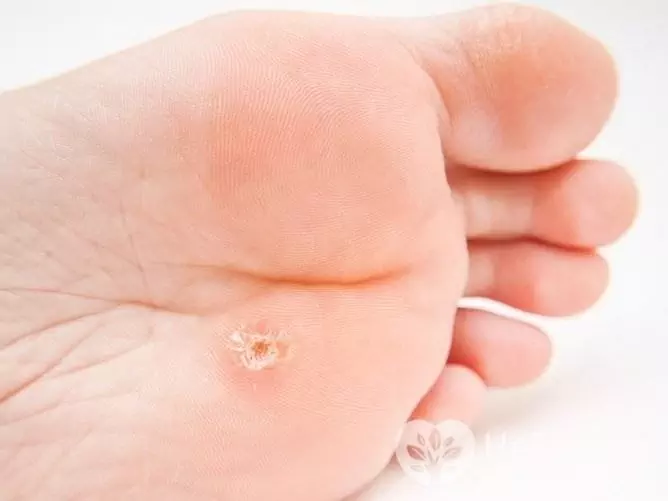
Le verruche plantari sono causate dall'HPV
Le verruche piatte sembrano neoplasie piatte e arrotondate che possono avere una tinta rosa o giallastra. La loro differenza rispetto ad altre verruche in assenza di uno strato di cheratinizzazione sulla superficie, nonché nel fatto che non si formano mai all'inguine, sulla pelle dei palmi e dei piedi, e praticamente non si verificano dopo 40 anni.
Le verruche filiformi, o papillomi, vengono diagnosticate in circa la metà dei pazienti di età superiore ai 50 anni che hanno presentato domanda a un istituto medico per neoplasie cutanee e nella fascia di età 80 anni e oltre si trovano nel 100%. Di solito, i papillomi sono localizzati intorno agli occhi, sul collo, sotto le ascelle, sotto il seno e all'inguine. All'inizio sono piccoli noduli che non sono inclini alla cheratinizzazione e non differiscono nel colore dal resto della pelle. In futuro, i noduli aumentano di dimensioni, hanno una gamba sottile. I papillomi si feriscono facilmente e diventano infiammati e dolorosi. A differenza della maggior parte delle altre verruche, non sono inclini all'auto-risoluzione spontanea.
Con lo sviluppo di papillomatosi respiratoria ricorrente nei pazienti, i papillomi crescono sulle mucose del tratto respiratorio dalla cavità nasale alle parti periferiche dei polmoni, molto spesso le mucose della laringe sono colpite. Questa patologia si manifesta con raucedine, debolezza del grido. Nei casi gravi (di solito con concomitante immunodeficienza), ostruzione delle vie aeree.
Diagnostica
Il complesso delle misure diagnostiche per il sospetto HPV nelle donne dipende dal tipo di lesione e dalla localizzazione del processo patologico. Quindi, per identificare le verruche filamentose, è sufficiente un esame e per alcuni altri è necessaria un'analisi complessa del papillomavirus umano nelle donne con metodi diagnostici del DNA.
Quando il tratto urogenitale è colpito dal papillomavirus umano, viene eseguita una visita ginecologica per la diagnosi, nonché:
- colposcopia (esame dell'ingresso della vagina, delle pareti della vagina e dell'area vaginale della cervice utilizzando un colposcopio);
- esame citologico di strisci prelevati dal canale cervicale e dalla cervice;
- ricerca con il metodo della reazione a catena della polimerasi, che consente di identificare la presenza e il tipo di HPV.

Se una donna è sospettata di essere infettata da HPV, si consiglia una colposcopia per valutare le condizioni della cervice
In alcuni casi, le neoplasie sulla pelle richiedono l'identificazione mediante dermatoscopia, l'esame dei raschiamenti dall'area interessata mediante una reazione a catena della polimerasi.
Trattamento delle malattie causate dal papillomavirus umano nelle donne
Il trattamento etiotropico del papillomavirus umano non è stato sviluppato, se necessario, viene utilizzata la terapia sintomatica. Le neoplasie causate dal papillomavirus umano devono essere rimosse.
La rimozione di papillomi, verruche genitali e verruche viene eseguita con diversi metodi, il più popolare è l'elettrodistruzione. Con l'aiuto dell'elettro-distruzione, è possibile rimuovere entrambe le singole neoplasie e colpire vaste aree colpite. Gli aspetti negativi dell'elettrodistruzione includono la necessità di anestesia, nonché il rischio di cicatrici, soprattutto con una vasta area di influenza.
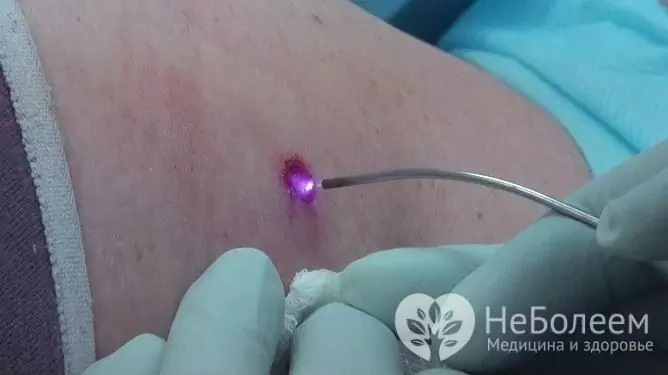
Papillomi, condilomi, verruche causate da HPV in una donna vengono rimossi con successo con un laser
Il metodo di criodistruzione, ovvero la distruzione dei tessuti mediante temperature ultra basse, consente di rimuovere le neoplasie senza anestesia e senza successiva formazione di cicatrici, ma ha un'applicazione limitata (è scomodo da utilizzare in aree difficili da raggiungere).
La terapia laser consente di rimuovere le neoplasie senza successive cicatrici e senza danneggiare i tessuti circostanti. Questo metodo richiede l'anestesia locale.
Se si sospetta una possibile malignità, la neoplasia viene rimossa con un bisturi con la cattura dei tessuti circostanti non interessati e quindi inviata per l'esame istologico.
Se il virus colpisce la mucosa della cervice, può essere necessario un trattamento chirurgico, laser o crioterapia.
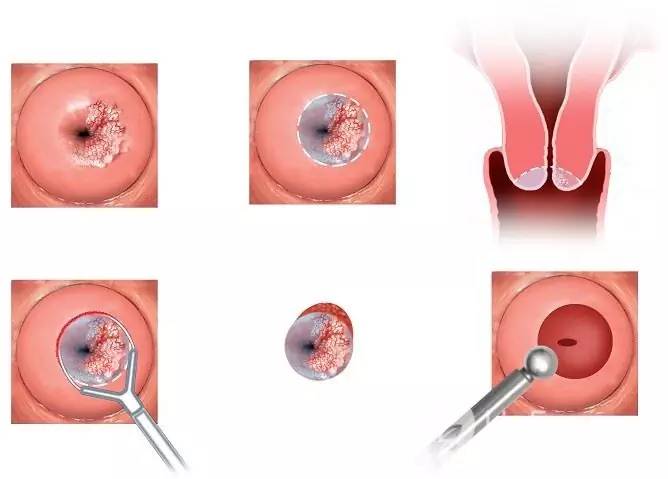
La conizzazione della cervice è un tipo di trattamento chirurgico per il danno alla cervice con papillomavirus umano
Il rischio di ricaduta è alto (circa il 30%) con qualsiasi metodo di trattamento, poiché viene rimossa solo la neoplasia causata dal virus e il virus stesso rimane nel corpo. In caso di patologia generalizzata, può essere appropriata la terapia antivirale sistemica, l'uso di immunomodulatori e preparati vitaminici.
Per le donne che stanno pianificando una gravidanza e le donne in gravidanza con sospetta infezione da papillomavirus umano del tratto genitale, si raccomanda di monitorare un ginecologo. Poiché la terapia antivirale può avere un effetto negativo sul feto in via di sviluppo e il rischio di trasmettere il virus al feto è relativamente basso, il trattamento del papillomavirus umano nelle donne durante la gravidanza viene posticipato fino alla nascita del bambino.
Possibili complicazioni e conseguenze
Le neoplasie che si verificano quando sono infettate dal papillomavirus umano nelle donne sono, in alcuni casi, soggette a degenerazione maligna. Alcuni tipi di papillomavirus contribuiscono allo sviluppo del carcinoma del rinofaringe, della cervice uterina, della vulva e della vagina, neoplasie maligne perianali.
Previsione
In alcuni casi è possibile l'auto-risoluzione delle neoplasie della pelle e / o delle mucose causate dall'infezione da HPV. Con lo sviluppo di verruche sulla pelle in persone con normale immunità, di regola, la loro risoluzione spontanea si osserva in circa il 67% dei casi.
La prognosi è generalmente buona. L'eccezione è l'infezione da tipi oncogeni di papillomavirus umano.
Prevenzione
Le misure di prevenzione primaria dell'infezione da ceppi di HPV oncogeni includono la vaccinazione nelle donne, che è più efficace prima dell'inizio dell'attività sessuale, e quindi è raccomandata a 11-13 anni di età, ma può essere eseguita in seguito (controindicata durante la gravidanza e l'allattamento).
Inoltre, al fine di prevenire l'infezione delle donne con HPV, si raccomanda di aderire a misure preventive generali:
- rispetto delle regole di igiene personale;
- trattamento tempestivo delle infezioni a trasmissione sessuale;
- l'uso di metodi contraccettivi di barriera;
- rifiuto del sesso occasionale;
- rifiuto delle cattive abitudini;
- rafforzare le difese dell'organismo (corretta alimentazione, buon riposo, sufficiente attività fisica, permanenza all'aria aperta, ecc.);
- evitare l'ipotermia;
- evitare lo stress e la tensione mentale.
Video di YouTube relativo all'articolo:

Anna Aksenova Giornalista medica Informazioni sull'autore
Istruzione: 2004-2007 "First Kiev Medical College" specialità "Diagnostica di laboratorio".
Le informazioni sono generalizzate e fornite solo a scopo informativo. Al primo segno di malattia, consultare il medico. L'automedicazione è pericolosa per la salute!