- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ultima modifica 2025-11-02 20:14.
Epatosi grassa
Il contenuto dell'articolo:
- Cause e fattori di rischio
- Forme della malattia
- Sintomi di epatosi grassa
- Diagnostica
- Trattamento dell'epatosi grassa
- Potenziali conseguenze e complicazioni
- Previsione
- Prevenzione
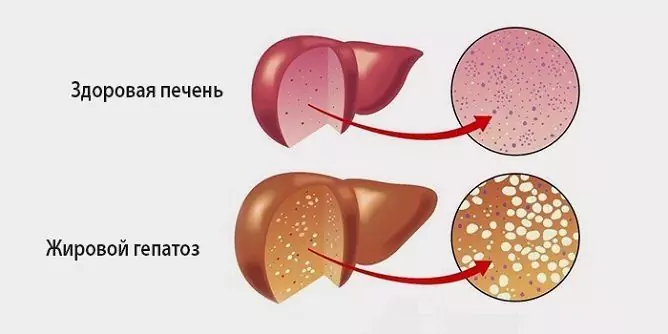
L'epatosi grassa è un processo patologico caratterizzato dalla degenerazione grassa degli epatociti e dall'accumulo di goccioline di grasso sia all'interno delle cellule stesse che nella sostanza intercellulare.
L'epatosi grassa si verifica in quasi il 100% dei pazienti con epatopatia alcolica e in circa il 30% dei pazienti con lesioni non alcoliche. In effetti, questa patologia è lo stadio iniziale della malattia epatica alcolica, che successivamente termina con cirrosi, insufficienza epatica cronica e quindi morte. Le donne sono più suscettibili alla malattia: secondo le statistiche, tra il numero totale di pazienti, la loro quota è del 70%.
L'epatosi grassa è un problema medico e sociale urgente. Aumenta significativamente il rischio di sviluppare cirrosi, disturbi metabolici ed endocrini, malattie del sistema cardiovascolare, vene varicose, patologie allergiche, che, a loro volta, limitano significativamente la capacità dei pazienti di lavorare e causare disabilità.
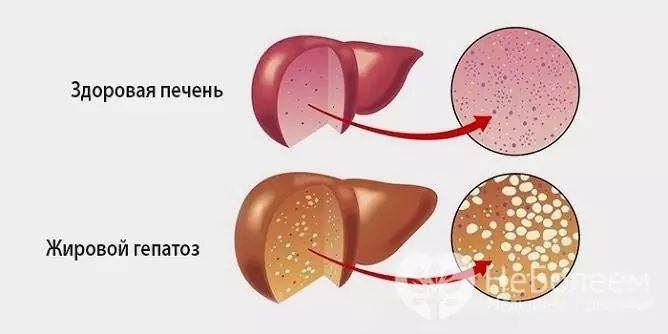
Fonte: bolitpechen.ru
Cause e fattori di rischio
Nella maggior parte dei casi, lo sviluppo dell'epatosi del fegato grasso è causato da danni agli epatociti causati dall'alcol e dai suoi metaboliti. Esiste una relazione diretta tra la durata del consumo di bevande alcoliche da parte del paziente e la gravità della degenerazione grassa degli epatociti, un aumento del rischio di cirrosi.
Spesso, l'epatosi grassa si sviluppa sullo sfondo del diabete mellito. L'iperglicemia e la resistenza all'insulina aumentano la concentrazione di acidi grassi nel sangue, che migliora la sintesi dei trigliceridi da parte degli epatociti. Di conseguenza, il grasso si deposita nel tessuto epatico.
Un altro motivo per lo sviluppo dell'epatosi del fegato grasso è l'obesità generale. Un peso corporeo significativamente aumentato non è solo accompagnato da un aumento della percentuale di tessuto adiposo nel corpo del paziente, ma anche dallo sviluppo della sindrome metabolica con resistenza del tessuto all'insulina. I risultati della spettroscopia protonica mostrano che esiste una relazione diretta tra la concentrazione sierica di insulina a digiuno e la quantità di depositi di grasso nel fegato.
Molte altre malattie che si verificano con disturbi metabolici possono anche provocare epatosi grassa:
- tumori;
- insufficienza polmonare cronica;
- insufficienza cardiaca cronica;
- ischemia cardiaca;
- ipertensione arteriosa;
- Malattia di Wilson-Konovalov (disturbo congenito del metabolismo del rame, altri nomi: degenerazione epatolenticolare, distrofia epatocerebrale);
- La sindrome di Itsenko-Cushing;
- tireotossicosi;
- mixedema;
- malattie croniche dell'apparato digerente, accompagnate da una violazione del processo di assorbimento.
L'epatosi grassa può essere innescata da una dieta scorretta: un alto contenuto di carboidrati semplici, grassi idrogenati nella dieta, la cosiddetta dieta occidentale (predominanza di cibi raffinati nella dieta, mancanza di fibre grossolane), nonché uno stile di vita sedentario.
Segni di epatosi grassa sono spesso presenti nelle persone con una carenza ereditaria di enzimi coinvolti nel processo del metabolismo dei lipidi.
Pertanto, la causa principale dell'epatosi grassa in molti casi è la resistenza all'insulina, mentre la degenerazione grassa degli epatociti diventa uno dei collegamenti nella formazione della sindrome metabolica.
Altri fattori che contribuiscono all'accumulo di grasso nelle cellule e nella sostanza intercellulare del fegato sono:
- iperlipidemia;
- violazione dell'utilizzo dei grassi nel processo di perossidazione;
- violazione della sintesi dell'apoproteina - un enzima coinvolto nella formazione di forme di trasporto dei grassi e nella loro rimozione dalle cellule.
Di solito, non un fattore specifico porta allo sviluppo dell'epatosi grassa del fegato, ma la loro combinazione, ad esempio, il consumo di alcol durante l'assunzione di farmaci o una dieta scorretta.
Forme della malattia
A seconda del fattore eziologico, l'epatosi grassa si suddivide in steatoepatite non alcolica e steatosi epatica alcolica. Alla biopsia epatica, la steatoepatite non alcolica viene diagnosticata in circa il 7% dei casi. La degenerazione grassa alcolica viene rilevata molto più spesso.
L'epatosi grassa è di due tipi:
- primario - associato a disordini metabolici endogeni (interni) (iperlipidemia, diabete mellito, obesità);
- secondario - a causa di influenze esterne (esogene) che portano a disturbi metabolici (assunzione di corticosteroidi, tetraciclina, metotrexato, farmaci antinfiammatori non steroidei, estrogeni sintetici, malattia di Wilson-Konovalov, digiuno, nutrizione parenterale a lungo termine, resezione intestinale, gastroplastica, ileastoplastica).
A seconda delle caratteristiche della deposizione di grasso, l'epatosi grassa è suddivisa nelle seguenti forme:
- disseminato focale - di solito si verifica senza alcuna manifestazione clinica;
- pronunciato disseminato;
- zonale: il grasso si deposita in varie zone del lobo epatico;
- steatosi microvescicolare (diffusa).
Sintomi di epatosi grassa
Non ci sono segni clinici specifici di epatosi grassa anche con significativi cambiamenti morfologici nel fegato. Molti pazienti hanno obesità e / o diabete di tipo II.
I segni di epatosi grassa non sono specifici. Questi includono:
- lieve dolore nel quadrante superiore destro dell'addome, di natura dolorosa;
- sensazione di leggero disagio nella cavità addominale;
- lieve ingrossamento del fegato;
- astenia;
- sindrome dispeptica (nausea, a volte vomito, instabilità delle feci).
In caso di epatosi grassa grave, può svilupparsi una colorazione itterica della pelle e delle mucose. La degenerazione grassa degli epatociti è accompagnata dal rilascio di un fattore necrotizzante del tumore, che porta a svenimenti, diminuzione della pressione sanguigna, aumento del sanguinamento (tendenza alle emorragie).
Diagnostica
La diagnosi di epatosi del fegato grasso presenta difficoltà significative, poiché la malattia è asintomatica nella maggior parte dei casi. Le analisi biochimiche non rivelano cambiamenti significativi. In alcuni casi, c'è un leggero aumento dell'attività delle transaminasi sieriche. Durante l'esame, va tenuto presente che la loro normale attività non esclude l'epatosi grassa. Pertanto, la diagnosi di questa condizione si basa principalmente sull'esclusione di altre patologie epatiche.
Per identificare la causa che ha portato al verificarsi dell'epatosi grassa, vengono prescritti i seguenti test di laboratorio:
- determinazione dei marker di epatite autoimmune;
- rilevamento di anticorpi contro virus dell'epatite, rosolia, Epstein - Barr, citomegalovirus;
- studio dello stato ormonale;
- determinazione della concentrazione di glucosio nel siero sanguigno;
- determinazione del livello di insulina nel sangue.
L'esame ecografico può rilevare la steatosi grassa solo con una significativa deposizione di grasso nel tessuto epatico. La risonanza magnetica è più istruttiva. Con una forma focale di patologia, è indicata una scansione radionucleidica del fegato.
Il breath test alla metacetina C13 consente di valutare le funzioni di disintossicazione del fegato e il numero di epatociti normalmente funzionanti.
Per fare una diagnosi finale, viene eseguita una biopsia della puntura del fegato, seguita da un'analisi istologica della biopsia risultante. I segni istologici dell'epatosi grassa sono:
- degenerazione grassa;
- steatonecrosi;
- fibrosi;
- infiammazione intralobulare.
Trattamento dell'epatosi grassa
La terapia per i pazienti con epatosi grassa viene eseguita da un gastroenterologo su base ambulatoriale. Il ricovero è indicato solo con una significativa degenerazione grassa del tessuto epatico, accompagnata da una pronunciata violazione delle sue funzioni, principalmente disintossicazione.
La dieta per l'epatosi grassa gioca un ruolo importante, a volte fondamentale, nella terapia complessa. La dieta è limitata ai grassi, soprattutto di origine animale. Il consumo di proteine dovrebbe essere di 100-110 g al giorno. Minerali e vitamine devono essere forniti all'organismo in quantità sufficienti.
Assicurati di correggere l'aumento del peso corporeo, che ti consente di ridurre e in alcuni casi eliminare completamente la resistenza all'insulina, a seguito della quale il metabolismo dei lipidi e dei carboidrati viene normalizzato. I pazienti con epatosi grassa non dovrebbero perdere più di 400-600 g a settimana - a un ritmo più rapido di perdita di peso, l'epatosi grassa inizia a progredire rapidamente e può portare alla formazione di calcoli nelle vie biliari, insufficienza epatica. Per ridurre il rischio di formazione di calcoli, possono essere prescritti preparati di acido ursodesossicolico.
I preparati litotropici (fosfolipidi essenziali, acido lipoico, vitamine del gruppo B, acido folico) vengono utilizzati per eliminare le infiltrazioni di fegato grasso.
Se necessario, per eliminare la resistenza all'insulina, ai pazienti vengono prescritti biguanidi e tiazolidinedioni.
L'esercizio fisico aiuta a migliorare l'utilizzo degli acidi grassi.
Con l'epatosi grassa grave, viene decisa la questione dell'opportunità di una terapia ipolipemizzante con statine. Questo metodo non ha trovato un uso diffuso, poiché le stesse statine possono causare danni alle cellule del fegato.
Per ripristinare le funzioni epatiche compromesse, vengono utilizzati epatoprotettori (taurina, betaina, acido ursodesossicolico, vitamina E). Nella letteratura medica sono disponibili informazioni sulla possibilità di utilizzare antagonisti del recettore dell'angiotensina e della pentossifillina nell'epatosi grassa.
In caso di epatosi grassa alcolica, la condizione principale per il successo del trattamento è il completo rifiuto di utilizzare ulteriormente qualsiasi bevanda alcolica. Se necessario, il paziente viene indirizzato a un consulto con un narcologo.
Potenziali conseguenze e complicazioni
In assenza della terapia necessaria, l'epatosi grassa aumenta il rischio di sviluppare le seguenti malattie;
- vene varicose;
- colelitiasi;
- disordini metabolici;
- cirrosi epatica.
Previsione
Le prospettive sono generalmente favorevoli. Nella maggior parte dei casi, l'eliminazione del fattore eziologico consente non solo di prevenire un'ulteriore progressione della malattia, ma anche di ottenere il ripristino del tessuto epatico. La capacità di lavorare di solito non è compromessa. I pazienti per lungo tempo devono seguire attentamente le raccomandazioni del medico curante (rifiuto di bevande alcoliche, dieta, mantenimento di uno stile di vita attivo).
Se i fattori causali non vengono eliminati, l'epatosi grassa progredirà lentamente, causando cambiamenti degenerativi e infiammatori nel tessuto epatico, causando infine cirrosi epatica e lo sviluppo di insufficienza epatica cronica.
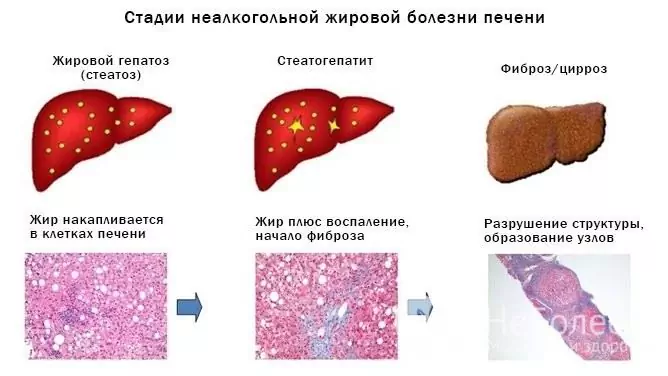
Fonte: gastroe.ru
Prevenzione
La prevenzione dell'epatosi grassa comprende le seguenti aree:
- stile di vita attivo;
- dieta bilanciata;
- rifiuto di utilizzare bevande alcoliche;
- mantenere un peso corporeo normale;
- rilevamento tempestivo di malattie metaboliche, organi dell'apparato digerente e loro trattamento attivo.
Video di YouTube relativo all'articolo:

Elena Minkina Dottore anestesista-rianimatore Informazioni sull'autore
Istruzione: laureato presso l'Istituto medico statale di Tashkent, specializzato in medicina generale nel 1991. Ha superato ripetutamente corsi di aggiornamento.
Esperienze lavorative: anestesista-rianimatore del complesso maternità cittadino, rianimatore del reparto di emodialisi.
Le informazioni sono generalizzate e fornite solo a scopo informativo. Al primo segno di malattia, consultare il medico. L'automedicazione è pericolosa per la salute!