- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ultima modifica 2025-11-02 20:14.
Microadenoma della ghiandola pituitaria

La ghiandola pituitaria si trova in una depressione nell'osso sfenoidale del cranio chiamata sella turca. La ghiandola pituitaria è la principale ghiandola endocrina centrale che produce una serie di ormoni che regolano la funzione delle ghiandole endocrine periferiche. Inoltre, la ghiandola pituitaria stimola la crescita del corpo e la formazione del latte materno. Nella ghiandola pituitaria si distinguono due lobi: anteriore (adenoipofisi) e posteriore (neuroipofisi). Le cellule dell'adenoipofisi producono l'ormone stimolante la tiroide (stimola la ghiandola tiroidea), l'ormone adrenocorticotropo (stimola le ghiandole surrenali), gli ormoni gonadotropici (colpisce le ghiandole sessuali negli uomini e nelle donne), così come la prolattina (stimola l'allattamento) e l'ormone somatotropico (stimola la crescita). La neuroipofisi si accumula e secerne nel sangue vasopressina (diminuisce il volume delle urine) e ossitocina (aumenta il tono delle fibre muscolari dell'utero). Le malattie della ghiandola pituitaria possono manifestarsi con una diminuzione o un aumento della sua attività ormonale ed è anche possibile la comparsa di neoplasie. I tumori ipofisari possono produrre ormoni o essere inattivi per quella materia.
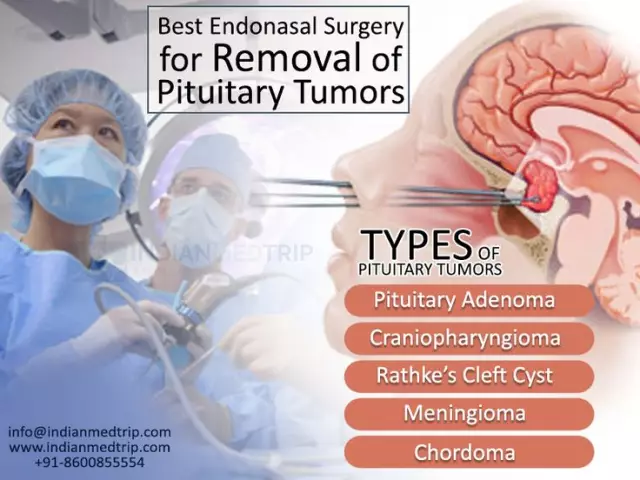
Neoplasie ipotalamo-ipofisarie
Le principali neoplasie nell'area della sella turcica sono macro e microadenomi dell'ipofisi, craniofaringiomi, meningiomi. Gli adenomi ipofisari rappresentano circa il 15% di tutte le neoplasie intracraniche. Le difficoltà nella diagnosi sono possibili a causa delle piccole dimensioni delle neoplasie ipofisarie. Le formazioni ormonalmente inattive della ghiandola pituitaria si manifestano spesso in ritardo, quando compaiono i sintomi di compressione dei tessuti circostanti. Gli adenomi sono classificati in base all'attività e alle dimensioni ormonali. Per attività secretoria predominano prolattinomi, somatotropinomi e corticotropinomi. A volte l'attività ormonale è mista. Un quarto di tutti gli adenomi non produce ormoni. In base alle loro dimensioni e alle proprietà invasive, i tumori ipofisari si dividono in 2 fasi: microadenomi, macroadenomi. Microadenomi di diametro inferiore a 10 mm,non alterano la struttura della sella turcica e non provocano sintomi di compressione dei tessuti circostanti. I tumori più grandi sono chiamati macroadenomi.
Sintomi del microadenoma ipofisario
Il microadenoma ipofisario è spesso un riscontro accidentale. Ciò è dovuto all'elevata prevalenza di tecniche diagnostiche per immagini, comprese la tomografia computerizzata e la risonanza magnetica per immagini del cervello. Spesso un tale studio è prescritto da un neurologo. E a volte il paziente decide autonomamente di sottoporsi a una tomografia del cervello per qualche motivo. La radiografia del cranio non è informativa in relazione ai microadenomi ipofisari.
I sintomi del microadenoma ipofisario dipendono solo dalla sua attività ormonale. Il microadenoma non schiaccia i tessuti circostanti, quindi di solito non si verificano disturbi del campo visivo e mal di testa. Come accennato in precedenza, il 25% di tutte le neoplasie ipofisarie non ha attività ormonale. I microadenomi sono ancora più spesso non secernenti. In questo caso, la neoplasia non causa alcun reclamo e non è un motivo per cercare aiuto medico.
I microadenomi ormonalmente attivi sono molto spesso prolattinomi. Questi tumori sono comuni tra le donne. La prolattina sopprime l'ovulazione, stimola l'allattamento e promuove l'aumento di peso. Di solito le donne vanno dal medico con lamentele di irregolarità mestruali e infertilità. Meno spesso, con un livello molto alto di prolattina, è possibile lo scarico dalle ghiandole mammarie (spontaneo o con pressione). Se il prolattinoma si verifica in un uomo, sono possibili impotenza e secrezione dalle ghiandole mammarie. Un eccesso di prolattina nel sangue si manifesta con un aumento del peso corporeo durante la normale routine quotidiana, l'alimentazione.

Gli ormoni della crescita producono l'ormone della crescita. Tali microadenomi si manifestano in modo diverso negli adulti e nei bambini. Nei bambini, i somatotropinomi si manifestano principalmente con un aumento eccessivo della lunghezza del corpo. Negli adulti, le zone di crescita delle ossa sono chiuse, quindi un aumento della lunghezza del corpo è impossibile. L'eccesso di ormone della crescita causa acromegalia. Clinicamente, la malattia si manifesta con un aumento delle mani e dei piedi, lo spessore delle dita, la crescita delle arcate sopracciliari e l'ingrossamento dei tratti del viso. La voce si abbassa. L'acromegalia causa diabete mellito secondario, ipertensione arteriosa e aumenta il rischio di oncopatologia.
I corticotropinomi producono l'ormone adrenocorticotropo. Questo ormone stimola la produzione di cortisolo nelle ghiandole surrenali. I pazienti sviluppano la malattia di Itsenko-Cushing. Prima di tutto, l'aspetto del paziente cambia. Gli arti diventano più sottili a causa dell'atrofia muscolare e della ridistribuzione del tessuto adiposo, il grasso sottocutaneo in eccesso si deposita principalmente nell'addome. Sulla pelle della parete addominale anteriore compaiono smagliature luminose di spessore superiore a 1 cm (strie). Il viso diventa a forma di luna, c'è sempre un rossore sulle guance. I pazienti sviluppano diabete mellito secondario e ipertensione arteriosa. I cambiamenti nelle reazioni mentali e nel comportamento sono comuni.
Cause del microadenoma ipofisario
Diversi fattori possono essere la causa del microadenoma ipofisario. La formazione di tumori in quest'area si basa su una predisposizione genetica, anche il sesso femminile e i sovraccarichi funzionali della ghiandola pituitaria sono importanti. Tali sovraccarichi includono gravidanza, parto, aborto, allattamento al seno, contraccezione ormonale. Oltre a questi fattori, la causa del microadenoma ipofisario può essere un processo infettivo nel sistema nervoso centrale, una lesione cerebrale traumatica.
Trattamento del microadenoma ipofisario
Il trattamento del microadenoma ipofisario dipende dalla sua attività ormonale. Se l'educazione non rilascia ormoni, l'osservazione dovrebbe essere l'unica tattica in relazione ad essa.
I prolattinomi vengono trattati con successo in modo conservativo. L'endocrinologo prescrive cabergolina o bromocreptina per lungo tempo sotto la supervisione di studi ormonali mensili e regolare risonanza magnetica per immagini. I prolattinomi spesso diminuiscono di dimensioni e perdono l'attività ormonale entro 2 anni. In assenza dell'effetto della terapia conservativa, il paziente viene inviato per un intervento chirurgico. La radioterapia è usata raramente.
Il trattamento chirurgico è essenziale per la corticotropina e l'ormone della crescita. A volte viene eseguita la radioterapia per queste neoplasie. Esistono farmaci per sopprimere l'attività di questi microadenomi ipofisari. I somatotropinomi diminuiscono di dimensioni e perdono attività quando vengono utilizzati analoghi artificiali della somatostatina (Lanreotide e Octreotide). I corticotropinomi rispondono al corso del trattamento con chloditan (un inibitore della biosintesi degli ormoni nella corteccia surrenale) in combinazione con la nomina di reserpina, parlodel, difenina, peritolo. Molto spesso, i farmaci vengono utilizzati per prepararsi al trattamento radicale e nel periodo postoperatorio. In caso di impossibilità di trattamento chirurgico e radioterapia, viene utilizzato solo un trattamento conservativo.
Video di YouTube relativo all'articolo:
Le informazioni sono generalizzate e fornite solo a scopo informativo. Al primo segno di malattia, consultare il medico. L'automedicazione è pericolosa per la salute!