- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 20:00.
- Ultima modifica 2025-11-02 20:14.
Polmonite del lato sinistro: cause, sintomi, trattamento
Il contenuto dell'articolo:
-
Come nasce la malattia
Differenze tra polmonite del lato destro e del lato sinistro
-
Come si manifesta la polmonite
-
I principali sintomi
- Sindrome tipica
- Sindrome atipica
- Segni della malattia a seconda dell'agente patogeno
-
- Diagnostica
-
Trattamento della polmonite del lato sinistro
- Terapia antibiotica
- Terapie aggiuntive
- video
La polmonite del lato sinistro è molto meno comune dell'infiammazione del lato destro. Questa forma della malattia è più difficile da trattare ed è considerata molto più pericolosa. Circa il 5% dei casi di polmonite acquisita in comunità sono fatali, con l'infiammazione del polmone sinistro che rappresenta la maggior parte.

Lo sviluppo della polmonite del lato sinistro è meno comune della polmonite del lato destro
La sintomatologia della patologia negli adulti e nei bambini è determinata dal volume della lesione, dall'agente patogeno, dalle condizioni generali del paziente. I sintomi della malattia possono essere pronunciati o praticamente assenti. La diagnosi viene stabilita da un pneumologo.
Come nasce la malattia
I polmoni sono un organo accoppiato conico, morbido e spugnoso. Forniscono la respirazione, con conseguente scambio di ossigeno e anidride carbonica.
Tre lobi formano il polmone destro e due lobi a sinistra. Le azioni sono suddivise in strutture più piccole - segmenti.
Il processo infiammatorio nella maggior parte dei casi si verifica solo nel polmone destro o solo nel polmone sinistro. In questo caso, la sconfitta può:
- occupare un piccolo fuoco (forma focale);
- localizzare solo in uno o più segmenti (forma segmentale e polisegmentale);
- diffondersi a un lobo (lobo inferiore e forma del lobo superiore);
- si applicano a tutte le azioni (modulo di condivisione).
Quando l'intero polmone è coinvolto nell'infiammazione, si parla di polmonite totale.
L'infiammazione del lato destro colpisce più spesso i segmenti II, VI, X, se il processo si è sviluppato a sinistra - segmenti VI, VIII, IX, X.
Differenze tra polmonite del lato destro e del lato sinistro
La polmonite del polmone sinistro è meno comune del polmone destro, che è associato alle peculiarità della struttura anatomica dell'albero bronchiale sinistro.

I polmoni sono costituiti da lobi divisi in segmenti
Il bronco sinistro è più stretto di quello destro, quindi è meno drenato. A causa della circolazione sanguigna più debole, i farmaci non raggiungono completamente l'area infiammata, il che complica la terapia e, di conseguenza, la malattia viene ritardata, spesso portando allo sviluppo di complicanze.
I patogeni più comuni della patologia - pneumococchi, stafilococchi e Haemophilus influenzae - di solito causano lo sviluppo della polmonite del lato destro, perché, a causa della struttura anatomica, la penetrano più facilmente e più velocemente.
Pertanto, molto spesso, l'infiammazione del polmone sinistro è associata a patogeni atipici e si verifica anche su uno sfondo di immunità indebolita.
Come si manifesta la polmonite
I principali sintomi
Il quadro clinico della malattia è determinato dal volume del danno al tessuto polmonare, dalla gravità del decorso della malattia, dalla virulenza dell'agente patogeno, dall'età del paziente, dalla resistenza del microrganismo, dalla presenza di malattie concomitanti e altri fattori.
Le manifestazioni della polmonite primaria acquisita in comunità (sviluppatasi al di fuori delle mura di un ospedale) sono convenzionalmente suddivise in due sindromi.
Sindrome tipica
La patologia è caratterizzata da un inizio acuto di febbre con un forte aumento della temperatura corporea, tosse con espettorato purulento, in alcuni casi lo sviluppo di dolore toracico, segni di compattazione del tessuto polmonare.

Lo Streptococcus pneumoniae è caratterizzato dallo sviluppo di una tipica sindrome da polmonite
Questi segni sono più tipici dello Streptococcus pneumoniae, ma possono essere osservati anche in presenza di agenti patogeni come Haemophilus influenzae, microflora aerobica e anaerobica mista del cavo orale.
Sindrome atipica
La malattia si sviluppa gradualmente, con una predominanza di sintomi extrapolmonari (sotto forma di mal di testa e dolori muscolari, debolezza, disturbi dell'apparato digerente). La radiografia mostra segni minimi di esame fisico.

Se l'agente eziologico della malattia è la Legionella pneumophila, la malattia di solito si sviluppa gradualmente
Di solito, questo corso è tipico per Mycoplasma pneumoniae, Legionella pneumophila, Klebsiella pneumoniae, anaerobi orali, Chlamydia psittaci, Francisella tularensis, Histoplasma capsulatum.
Segni della malattia a seconda dell'agente patogeno
Caratteristiche del decorso della polmonite, a seconda dell'agente patogeno:
| Agente causale | Caratteristiche cliniche |
| micoplasma | Le complicanze della malattia possono essere eritema multiforme, anemia emolitica, infiammazione bollosa della membrana timpanica, encefalite e mielite trasversa. |
| Legionella pneumophila | La malattia è spesso accompagnata da sintomi quali alterazione dello stato di coscienza, disfunzione renale ed epatica, grave iponatriemia |
| Chlamydia | La polmonite può essere accompagnata da raucedine, mal di gola; il respiro sibilante è un sintomo abbastanza comune |
| Staphylococcus aureus (con trasmissione ematogena dell'infezione) | Le principali manifestazioni di polmonite possono essere solo febbre e mancanza di respiro, inizialmente la risposta infiammatoria è limitata all'interstizio polmonare. Altri sintomi caratteristici - tosse con espettorato e segni di indurimento del tessuto polmonare - si verificano solo dopo aver raggiunto un'infezione bronchiale |
| Nocardia | La malattia è spesso complicata da lesioni metastatiche del sistema nervoso centrale e della pelle |
La polmonite virale è solitamente associata ad agenti patogeni come:
- virus dell'influenza: nella maggior parte dei casi durante un'epidemia invernale;
- virus del morbillo o della varicella: in combinazione con una caratteristica eruzione cutanea;
- virus respiratorio sinciziale: di solito negli individui immunosoppressi e nei bambini;
- citomegalovirus: nei pazienti con infezione da HIV o durante la terapia immunosoppressiva associata al trapianto di organi.
La polmonite virale primaria è caratterizzata da manifestazioni atipiche, inclusi brividi, tosse secca e improduttiva, febbre e sintomi prevalentemente extrapolmonari. A causa della ridotta funzione di barriera delle vie aeree, il morbillo, l'influenza e la varicella predispongono allo sviluppo di polmonite batterica secondaria.
Lo sviluppo di un'infezione batterica secondaria può verificarsi dopo un'infezione virale senza interruzione o dopo diversi giorni, durante i quali si verifica una diminuzione dei sintomi.
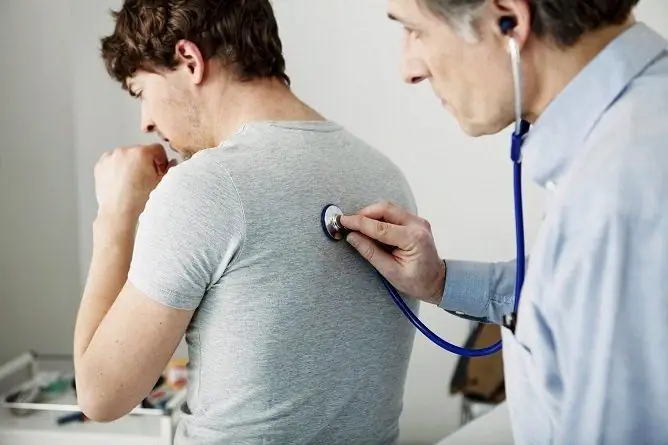
Diagnostica
Con la localizzazione sul lato sinistro del processo infiammatorio, il medico, all'esame, nota un ritardo nella metà sinistra del torace durante la respirazione, un accorciamento del suono della percussione sulla zona interessata del polmone. Quando si esegue un'auscultazione sul polmone sinistro, si sentono sottili rantoli e crepitio.

L'auscultazione ha un grande valore diagnostico
Il principale metodo diagnostico è l'esame a raggi X. Sul roentgenogram, a seconda della localizzazione del processo, sono visibili focolai di infiltrazione nel lobo superiore o inferiore.
Se indicato, possono essere prescritte tomografia computerizzata multispirale e broncoscopia aggiuntive.
L'identificazione dell'agente patogeno viene effettuata mediante esame batteriologico dell'espettorato.
Trattamento della polmonite del lato sinistro
Il trattamento della polmonite del lato sinistro richiede un approccio integrato. Gli obiettivi principali della terapia:
- distruzione dell'agente eziologico della malattia;
- miglioramento della funzione drenante dei bronchi;
- ripristino della resistenza polmonare e generale.
Terapia antibiotica
Il trattamento si basa sull'uso di farmaci antibatterici. Per ridurre al minimo la probabilità di complicanze, la terapia antibiotica dovrebbe essere iniziata il prima possibile. La scelta del farmaco, così come la determinazione di quante volte al giorno e in quale dose assumerlo, viene effettuata dal medico.
Nel trattamento della polmonite da lieve a moderata senza malattie concomitanti, i farmaci di scelta sono le aminopenicilline e i macrolidi moderni. In presenza di malattie concomitanti, i beta-lattamici (cefalosporine di II - III generazione, amoxiclav) vengono prescritti in combinazione con macrolidi di nuova generazione.
Effettuano anche la monoterapia con fluorochinoloni respiratori di generazione III-IV, che includono moxifloxacina e levofloxacina. Il trattamento può essere effettuato a casa sotto controllo medico. Quando la condizione migliora, è impossibile modificare in modo indipendente il regime di trattamento, in particolare questo vale per il trattamento di bambini, compresi i neonati e gli anziani.

Il ricovero è indicato nei casi ad alto rischio di complicanze
In un decorso grave della malattia, così come nei pazienti con polmonite moderata, con fattori di rischio aggravanti, è necessario il ricovero in ospedale. In questi casi, gli antibiotici ad ampio spettro vengono somministrati per via parenterale (per via endovenosa o intramuscolare). I farmaci di prima linea includono aminopenicilline protette o moderni macrolidi.
In caso di efficacia insufficiente, vengono prescritti agenti alternativi: cefalosporine della II e III generazione in combinazione con moderni macrolidi, fluorochinoloni respiratori delle generazioni III-IV.
Terapie aggiuntive
Oltre alla terapia antibiotica, vengono utilizzati farmaci mucolitici, la cui azione è volta ad assottigliare l'espettorato e stimolare l'attività delle ciglia dell'epitelio ciliato. In alcuni casi sono indicati i broncodilatatori.
Per ridurre la gravità dell'intossicazione e rimuovere le tossine dal corpo, vengono introdotte soluzioni saline, soluzione di glucosio al 5%, albumina. Al fine di aumentare la reattività generale del corpo, vengono prescritti farmaci immunocorrettivi e immunosostituenti.

Al fine di migliorare la funzione drenante dei bronchi, sono indicati esercizi di fisioterapia.
I metodi di terapia non farmacologica mirano a migliorare la funzione di drenaggio dei bronchi. Questi includono:
- massaggio;
- abbondante bevanda calda alcalina;
- fisioterapia.
Poiché lo sviluppo della polmonite del lato sinistro è strettamente associato a una diminuzione della risposta immunitaria, un aumento della resistenza del corpo gioca un ruolo importante.
video
Offriamo per la visualizzazione di un video sull'argomento dell'articolo.

Anna Kozlova Giornalista medica Sull'autore
Istruzione: Rostov State Medical University, specialità "Medicina generale".
Trovato un errore nel testo? Selezionalo e premi Ctrl + Invio.