- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ultima modifica 2025-11-02 20:14.
Iperplasia endometriale
Il contenuto dell'articolo:
- Cause e fattori di rischio
- Forme della malattia
- Sintomi di iperplasia endometriale
- Caratteristiche della funzione sessuale nell'iperplasia endometriale
- Diagnostica
- Trattamento dell'iperplasia uterina
-
Alimento dietetico per l'iperplasia endometriale
Menu di esempio per pazienti con iperplasia endometriale:
- Metodi tradizionali di trattamento dell'iperplasia endometriale
- Potenziali conseguenze e complicazioni
- Previsione
- Prevenzione
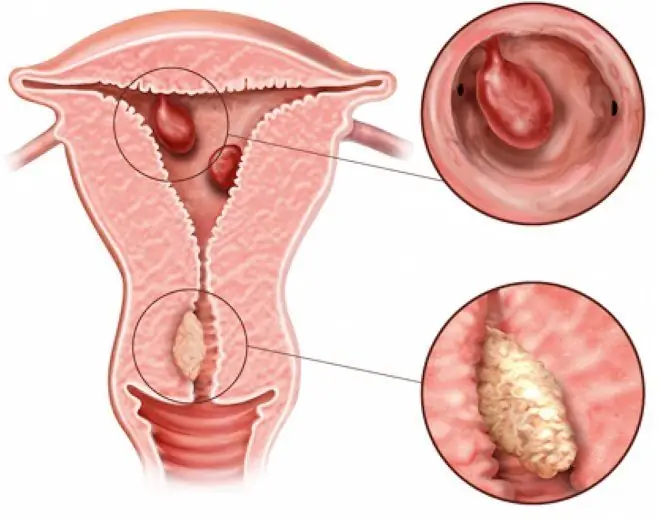
Iperplasia endometriale: crescita eccessiva dell'endometrio (lo strato interno dell'utero), accompagnata da un aumento del suo volume e spessore.
La patologia è un problema urgente della ginecologia moderna, poiché i processi iperplastici nell'endometrio tendono a progredire e sono in grado di subire trasformazioni maligne.

Cause e fattori di rischio
Il meccanismo patologico dello sviluppo dell'iperplasia endometriale si basa su una violazione dell'equilibrio ormonale nel corpo di una donna, vale a dire una diminuzione del livello di progesterone con un aumento del livello di estrogeni. Allo stesso tempo, l'ovulazione può essere preservata o può essere assente.
L'endometrio, che riveste la cavità uterina dall'interno, è costituito dagli strati basali e superficiali. Durante il sanguinamento mestruale, lo strato superficiale viene rifiutato e quindi durante il ciclo successivo viene nuovamente formato dalle cellule dello strato basale.
Durante ogni ciclo mestruale, ci sono tre fasi dello stato dell'endometrio:
- Fase di proliferazione. Sotto l'influenza dell'estradiolo, le cellule dello strato basale iniziano a dividersi attivamente. Ciò porta alla formazione di un nuovo strato superficiale sciolto. Si addensa rapidamente e le ghiandole tubolari allungate situate in esso si allungano.
- Fase di secrezione. Dopo l'ovulazione, nel sito del follicolo che scoppia, si forma una ghiandola di secrezione temporanea: il corpo luteo, che secerne il progesterone. Sotto l'influenza del progesterone, c'è un aumento della tortuosità delle ghiandole e una graduale espansione del loro lume. A causa dell'aumento del volume, le cellule stromali si avvicinano l'una all'altra. L'attività secretoria del tessuto ghiandolare è migliorata.
- Mestruazioni. Se la gravidanza non si è verificata, il corpo luteo subisce una regressione. Questo processo è accompagnato da una forte diminuzione della concentrazione di estradiolo e progesterone, che diventa la ragione del rigetto dello strato superficiale dell'endometrio e del verificarsi di sanguinamento mestruale.
Pertanto, la regolazione dei cambiamenti ciclici nell'endometrio nella prima fase del ciclo mestruale è regolata dagli estrogeni (responsabili della proliferazione cellulare) e nella seconda dal progesterone (inibisce l'attività di proliferazione e attiva la secrezione).
Sullo sfondo di un aumento del livello di estrogeni nel sangue, la fase secretoria non è espressa abbastanza chiaramente o è completamente assente. Pertanto, nella seconda fase del ciclo mestruale, le cellule endometriali continuano la loro divisione attiva, che normalmente non dovrebbe essere. Questo processo porta all'iperplasia endometriale.
L'iperplasia endometriale può verificarsi nelle donne di qualsiasi età se esposte a fattori di rischio, ma è più spesso osservata durante i periodi di transizione della vita, accompagnata da cambiamenti significativi nei livelli ormonali (il periodo di formazione della funzione mestruale, periodo premenopausale), cioè durante i periodi di cambiamenti ormonali.
L'emergere di processi iperplastici nell'endometrio può essere innescato dai seguenti fattori, che sono chiamati genitali:
- inizio precoce delle mestruazioni;
- inizio tardivo della menopausa;
- aborto;
- mancanza di parto;
- rifiuto della contraccezione ormonale;
- operazioni ginecologiche, compreso il curettage della cavità uterina;
- sindrome dell'ovaio policistico (sindrome dell'ovaio multifollicolare);
- fibromi uterini;
- endometrite;
- endometriosi;
- tumori ovarici produttori di ormoni;
- malattie infiammatorie del tratto urogenitale, soprattutto quelle di natura cronica;
- anomalie congenite degli organi del sistema riproduttivo;
- terapia con tamoxifene o farmaci contenenti estrogeni.
Inoltre, ci sono fattori extragenitali che aumentano il rischio di sviluppare iperplasia endometriale. Questi includono: mastopatia, malattie del fegato, ghiandole surrenali, tiroide, obesità, diabete mellito, ipertensione arteriosa.
Forme della malattia
A seconda delle caratteristiche dei cambiamenti istologici nello strato interno dell'utero, si distinguono le seguenti forme di patologia:
- iperplasia ghiandolare dell'endometrio - prevale la proliferazione delle ghiandole; la loro forma non è la stessa e la posizione non è uniforme. La divisione dell'endometrio in strati basali e funzionali scompare, il confine tra il muscolo e lo strato interno dell'utero diventa indistinto;
- iperplasia cistica ghiandolare dell'endometrio (adenomatosi) - alcune delle ghiandole ingrossate diventano cistiche ingrandite;
- iperplasia endometriale atipica - c'è una diminuzione del numero di elementi stromali, si osserva polimorfismo dei nuclei, processi di proliferazione più intensi.
- polipi endometriali - una forma focale di iperplasia, in cui l'epitelio tegumentario e ghiandolare cresce in una certa area dell'endometrio.
A loro volta, i polipi endometriali, a seconda delle caratteristiche strutturali, sono suddivisi in diversi tipi:
- ghiandolare: proviene dalle cellule dello strato basale dell'endometrio;
- fibroso ghiandolare - caratterizzato dalla presenza di uno stroma del tessuto connettivo;
- fibroso - sono una formazione di tessuto connettivo in cui non ci sono ghiandole o sono presenti in un numero molto limitato.
I polipi e l'iperplasia endometriale atipica sono condizioni precancerose. Secondo le statistiche, in assenza di un trattamento tempestivo e adeguato, il 10-14% di loro degenera nel cancro dell'endometrio. L'iperplasia ghiandolare cistica e ghiandolare dell'endometrio sono molto meno maligne. Il rischio di malignità aumenta con la terapia ormonale inadeguata, il decorso ricorrente della malattia e il ripetuto curettage della cavità uterina.
Sintomi di iperplasia endometriale
Il sintomo principale dell'iperplasia endometriale è il sanguinamento uterino disfunzionale, che nella maggior parte dei casi si verifica dopo un ritardo delle mestruazioni per un periodo da 1 a 3 mesi. Per natura, queste emorragie possono essere abbondanti, abbondanti o moderate, a breve termine o prolungate.
Nei pazienti senza patologia endocrina evidente e con peso corporeo normale con iperplasia endometriale, la regolarità dei cicli mestruali può essere mantenuta, e la patologia allo stesso tempo si manifesta in sanguinamento mestruale abbondante e prolungato, oltre 7 giorni (ipermenorrea, menorragia).
Circa il 25% dei pazienti con iperplasia endometriale presenta sanguinamento uterino anovulatorio e il 5-10% ha metrorragie - sanguinamento uterino irregolare non associato alle mestruazioni.
Un altro sintomo comune dell'iperplasia endometriale è il sanguinamento intermestruale.
Nel 50% dei casi, l'iperplasia endometriale è combinata con l'obesità, il 75% di loro mostra segni di virilizzazione:
- ruvidità della voce;
- crescita dei capelli modello maschile;
- allargamento del clitoride.
Nei pazienti con peso corporeo normale, l'iperplasia endometriale è associata a manifestazioni di virilizzazione in non più del 30% dei casi.
Quasi tutti i pazienti con iperplasia endometriale soffrono di infertilità secondaria, aborto spontaneo ricorrente, mastopatia, malattie infiammatorie croniche del sistema riproduttivo, endometriosi.
Caratteristiche della funzione sessuale nell'iperplasia endometriale
Con l'iperplasia endometriale, la vita sessuale al di fuori dei periodi di sanguinamento non è controindicata. Tuttavia, molte donne lo evitano, poiché il loro coito è accompagnato da dolore nell'addome inferiore. La selezione della posizione più ottimale, l'accuratezza del partner sessuale e lunghi preliminari ti consentono di migliorare la tua vita sessuale.
Dopo il rapporto, circa un paziente su due presenta un leggero sanguinamento (cosiddetto sbavatura), accompagnato da dolori parossistici nell'addome inferiore.
Diagnostica
La diagnosi di iperplasia endometriale viene effettuata sulla base dei reclami del paziente, dei dati dell'anamnesi, degli esami generali e ginecologici, dei risultati degli studi di laboratorio e strumentali.
Durante l'intervista al paziente, il medico specifica l'età di insorgenza del menarca, le caratteristiche del ciclo mestruale (dopo che ora è stato stabilito, la sua durata, regolarità, profusione e durata del sanguinamento mestruale, presenza di secrezione sanguinolenta al di fuori delle mestruazioni). Dopo aver raccolto la storia, viene eseguita una visita ginecologica (bimanuale e con l'uso di specchietti).
Per valutare l'uniformità, lo spessore e la struttura dell'endometrio, viene eseguita un'ecografia degli organi pelvici. Questo studio consente non solo di valutare lo stato dello strato interno dell'utero, ma anche di identificare altre possibili patologie ginecologiche (nodo miomato, sindrome ovarica multifollicolare, cisti ovariche, processi tumorali).
Se si sospetta un'iperplasia endometriale, si consiglia di eseguire l'ecografia il 5-7 ° giorno del ciclo mestruale (per il sanguinamento uterino, lo studio viene eseguito in qualsiasi giorno). Normalmente, nelle donne in età fertile, lo spessore dell'endometrio nella prima fase del ciclo mestruale non supera i 7 mm. Dopo l'inizio della menopausa, lo spessore dello strato interno dell'utero non deve essere superiore a 4-5 mm.
Gli ultrasuoni possono rilevare processi iperplastici nella cavità uterina in circa il 70-80% dei casi in base ai seguenti segni:
- un aumento dello spessore dello strato endometriale;
- eterogeneità della sua struttura;
- la presenza di inclusioni ecogene in esso.
In alcuni casi, è indicata una biopsia per aspirazione dell'endometrio con successivo esame citologico del tessuto risultante. Tuttavia, questo studio non fornisce un'accuratezza diagnostica elevata, quindi la maggior parte dei ginecologi consiglia invece il curettage diagnostico e l'isteroscopia. Questi metodi sono considerati il gold standard nella diagnosi dell'iperplasia uterina e consentono una diagnosi corretta in oltre il 95% dei casi.
L'isteroscopia è un metodo diagnostico endoscopico che consente di esaminare la cavità interna dell'utero utilizzando uno speciale sistema ottico, che viene introdotto nell'utero attraverso il canale cervicale. I vantaggi dell'isteroscopia sono:
- la capacità di valutare visivamente lo stato dell'endometrio e identificare qualsiasi patologia intrauterina;
- bassa invasività della procedura, grazie alla quale è facilmente tollerata dai pazienti;
- la capacità di eseguire il curettage della cavità uterina sotto controllo visivo, che riduce al minimo il rischio di complicanze (perforazione uterina, danno allo strato basale dell'endometrio).
Durante il curettage dell'utero, vengono prelevate sezioni di tessuto endometriale per la successiva analisi istologica. Il curettage della cavità uterina non è solo una procedura diagnostica, ma anche terapeutica, poiché aiuta a fermare il sanguinamento uterino.
Se si sospetta la presenza di sindrome metabolica o sindrome dell'ovaio multifollicolare, vengono prescritti esami del sangue per determinare la concentrazione di ormoni (tiroide, ghiandole surrenali, ormone follicolo-stimolante, ormone luteinizzante, estradiolo, testosterone, progesterone).
Considerando che i processi iperplastici nell'utero sono spesso combinati con la mastopatia, vengono eseguite la mammografia e l'ecografia delle ghiandole mammarie. Se indicato, il paziente viene consultato da un mammologo.
La diagnosi differenziale dell'iperplasia uterina viene effettuata con le seguenti malattie:
- tumori maligni dell'utero (cancro del corpo dell'utero, adenocarcinoma);
- fibroma sottomucoso dell'utero;
- poliposi;
- adenomiosi.
Trattamento dell'iperplasia uterina
La tattica del trattamento dell'iperplasia uterina è determinata da molti fattori (l'età del paziente, il desiderio di avere figli, la natura della malattia).
Alle ragazze sotto i 20 anni con iperplasia endometriale viene prescritta una terapia ormonale ciclica con estrogeni e progesterone per almeno sei mesi. Di norma, a questo scopo vengono selezionati contraccettivi orali bifasici. Tale terapia stabilizza l'endometrio e previene il sanguinamento uterino.
Per le donne in età fertile, l'iperplasia endometriale viene trattata con tre o quattro cicli di somministrazione ciclica di estrogeni e progestinici, dopodiché viene eseguita una seconda biopsia endometriale.
Quando la paziente sta pianificando una gravidanza e non c'è ovulazione, il suo farmaco viene stimolato. Se la gravidanza è indesiderabile, la terapia ormonale ciclica viene continuata.
Durante i periodi di perimenopausa e postmenopausa, il trattamento dell'iperplasia endometriale viene effettuato con preparati a base di progesterone per 3-6 mesi.
La persistenza dell'iperplasia endometriale dopo 3-6 mesi di trattamento conservativo aumenta significativamente il rischio di sviluppare il cancro uterino. Pertanto, in questi casi, si raccomanda un trattamento chirurgico: amputazione dell'utero (isterectomia).
In caso di iperplasia ghiandolare dell'endometrio, l'installazione di una spirale intrauterina contenente progestinico "Mirena" ha un buon effetto terapeutico.
Nelle donne di età superiore a 35 anni possono essere utilizzati antagonisti dell'ormone di rilascio delle gonadotropine (GnRH), che causano una menopausa temporanea artificiale e amenorrea nei pazienti.
Con sanguinamento uterino prolungato o abbondante, il trattamento dell'iperplasia endometriale inizia con l'emostasi (a tale scopo viene eseguito il curettage della cavità uterina, vengono prescritti uterotonici), il rifornimento della perdita di sangue (l'infusione di soluzioni elettrolitiche, glucosio, destrano viene eseguita, secondo le indicazioni della trasfusione di sangue) e la correzione dell'anemia di ferro post-emorragica).
Insieme alla terapia ormonale, ai pazienti vengono prescritti preparati vitaminici, procedure di fisioterapia (elettroforesi, agopuntura) e correzione dell'anemia da carenza di ferro.
Alimento dietetico per l'iperplasia endometriale
Una nutrizione terapeutica adeguatamente organizzata gioca un ruolo importante nel trattamento dell'iperplasia endometriale. Per ridurre la proliferazione cellulare, è opportuno includere nella dieta alimenti ricchi di antiossidanti (tocoferoli, acido ascorbico, bioflavonoidi). Questi prodotti includono: carote, broccoli, barbabietole, zucchine, cavoletti di Bruxelles, legumi, fichi, albicocche secche, pere secche, mele, agrumi; noci, fragole, olivello spinoso, more, ribes nero, brodo di rosa canina.
La dieta dovrebbe includere cibi che aiutano a sopprimere gli estrogeni in eccesso. Questi sono tutti i tipi di cavolo, sedano, zucca, aglio.
Almeno tre volte a settimana, si consiglia di mangiare pesce grasso (sgombro, beluga, salmone, aringa, salmone), ricco di acidi grassi polinsaturi omega-3, che hanno un marcato effetto oncoprotettivo. Altre fonti di acidi grassi omega-3-polinsaturi nel corpo sono i semi di lino e l'olio di sesamo, le noci ei semi di lino.
Non desiderabili per l'iperplasia endometriale sono: carne rossa, uova, cibi fritti, grassi animali, margarina, prodotti a base di farina, lievito, dolci, bevande dolci gassate, caffè, spezie piccanti.
Il cibo dovrebbe essere assunto in piccole porzioni 4-5 volte al giorno. Il contenuto calorico della dieta dipende dal peso, dall'altezza, dall'età e dallo stile di vita del paziente; in presenza di obesità, il contenuto calorico giornaliero della dieta dovrebbe essere ridotto di 250-300 kcal fino alla normalizzazione del peso corporeo.
Menu di esempio per pazienti con iperplasia endometriale:
- Colazione: frittata proteica con cipolle verdi o piselli, una fetta di pane di segale, tè con miele e limone.
- Seconda colazione: qualche fetta di ananas fresco o qualsiasi frutta di stagione.
- Pranzo: barbabietola rossa con kefir, insalata di verdure fresche, pesce al vapore, riso, una fetta di pane con crusca, composta di frutta secca o brodo di rosa canina.
- Merenda pomeridiana: pera, una manciata di noci o qualche pezzetto di albicocche secche.
- Cena: casseruola di riso con ricotta o insalata di carote con prugne, tisana.
- Cena tardiva: un bicchiere di yogurt naturale senza additivi o kefir.
Metodi tradizionali di trattamento dell'iperplasia endometriale
Esistono molte ricette per la medicina tradizionale per il trattamento dell'iperplasia endometriale. Alcuni di loro sono abbastanza efficaci, ma ci sono anche quelli che possono peggiorare lo stato di salute, compresa la promozione dell'attività tumorale, pertanto la medicina tradizionale può essere utilizzata solo in accordo con il medico curante e sotto la sua supervisione.
I seguenti strumenti sono più comunemente usati:
- tintura alcolica o decotto di boro utero;
- una miscela di succo dalle radici dei baffi dorati e della bardana;
- una miscela di succo di carota e barbabietola combinata con olio di lino;
- tintura alcolica di ortica;
- decotto di bargiglio di cetriolo;
- infuso di piantaggine;
- estratto di peonia.
Uno dei metodi della medicina tradizionale raccomandati per l'iperplasia endometriale è l'irudoterapia. Consente di migliorare la circolazione sanguigna e i processi metabolici negli organi pelvici, di ridurre la gravità degli effetti collaterali della terapia ormonale sintetica e aiuta a normalizzare i livelli ormonali. Tuttavia, ci sono una serie di controindicazioni all'irudoterapia:
- forma atipica di iperplasia endometriale;
- la presenza di tumori benigni o maligni;
- bassa pressione sanguigna;
- malattie del sangue, accompagnate da un disturbo della coagulazione;
- diversi tipi di anemia;
- tendenza alle allergie.
Potenziali conseguenze e complicazioni
Possibili complicazioni e conseguenze dell'iperplasia endometriale sono:
- infertilità: a causa di cambiamenti nel rivestimento interno dell'utero, l'ovulo non può essere impiantato;
- trasformazione in un tumore maligno - osservato nell'1-15% dei casi; più spesso si verifica nelle donne con iperplasia adenomatosa atipica e / o nel periodo postmenopausale.
Previsione
La prognosi dipende dallo stadio e dalla forma della malattia, dall'età del paziente e dalla tempestività dell'inizio della terapia. Nelle giovani donne con una storia non complicata, la prognosi è generalmente favorevole. Dopo la fine del ciclo di trattamento dell'iperplasia endometriale, viene ripristinata la loro funzione mestruale, sessuale e riproduttiva.
La prognosi peggiora con l'età, oltre che in presenza di malattie metaboliche (diabete mellito, sindrome metabolica, obesità), ipertensione arteriosa, patologia cardiovascolare. In questo caso, l'iperplasia endometriale, di regola, è accompagnata da frequenti ricadute e ha un aumentato rischio di degenerazione maligna, per ridurre quale rimozione dell'utero è indicata.
La prognosi più grave è quando si diagnostica l'iperplasia endometriale nelle donne anziane, con forme atipiche e complesse di iperplasia. Il rischio di malignità in questo caso è il più alto e la presenza di patologie concomitanti è spesso un ostacolo al trattamento chirurgico.
Prevenzione
La prevenzione dell'iperplasia endometriale si basa sul rilevamento tempestivo e sul trattamento attivo delle malattie del sistema riproduttivo femminile, patologia endocrina. Particolare attenzione dovrebbe essere prestata all'assenza di ovulazione.
Si consiglia a tutte le donne di visitare regolarmente, almeno una volta all'anno, un ginecologo per effettuare un esame preventivo. Se durante il rapporto sessuale si verificano sensazioni dolorose, irregolarità mestruali, secrezione imbrattata nel mezzo del ciclo, è necessario visitare immediatamente il ginecologo e sottoporsi all'esame necessario per identificare la causa di questi sintomi (non sono specifici per l'iperplasia endometriale e sono caratteristici della maggior parte delle patologie uterine).
Altre misure per prevenire l'iperplasia endometriale includono:
- contraccezione ormonale;
- pianificare una gravidanza per prevenire l'aborto indotto;
- vita sessuale regolare con un partner regolare;
- mantenere un peso corporeo normale;
- dieta bilanciata;
- attività fisica regolare, ma non estenuante;
- rifiuto di cattive abitudini (fumo, abuso di alcol).
Video di YouTube relativo all'articolo:

Elena Minkina Dottore anestesista-rianimatore Informazioni sull'autore
Istruzione: laureato presso l'Istituto medico statale di Tashkent, specializzato in medicina generale nel 1991. Ha superato ripetutamente corsi di aggiornamento.
Esperienze lavorative: anestesista-rianimatore del complesso maternità cittadino, rianimatore del reparto di emodialisi.
Le informazioni sono generalizzate e fornite solo a scopo informativo. Al primo segno di malattia, consultare il medico. L'automedicazione è pericolosa per la salute!