- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ultima modifica 2025-11-02 20:14.
Aracnoidite
Il contenuto dell'articolo:
- Cause e fattori di rischio
- Forme della malattia
- Sintomi
- Diagnostica
- Trattamento
- Possibili complicazioni e conseguenze
- Previsione
- Prevenzione
L'aracnoidite è un'infiammazione sierosa (non purulenta) della membrana aracnoidea del midollo spinale o del cervello.
La membrana aracnoidea è un sottile rivestimento di tessuto connettivo situato tra la pia madre dura esterna e quella interna. Tra l'aracnoide e le membrane molli, lo spazio subaracnoideo (subaracnoideo) contiene liquido cerebrospinale - liquido cerebrospinale, che mantiene la costanza dell'ambiente interno del cervello, lo protegge dalle lesioni e garantisce il corso fisiologico dei processi metabolici.
Con l'aracnoidite, la membrana aracnoidea si ispessisce, perde la sua trasparenza, acquisisce un colore grigio-biancastro. Adesioni e cisti si formano tra esso e il guscio molle, interrompendo il movimento del liquido cerebrospinale nello spazio subaracnoideo. La limitazione della circolazione del liquido cerebrospinale porta ad un aumento della pressione intracranica, dello spostamento e dell'allargamento dei ventricoli del cervello.

Aracnoidite - infiammazione sierosa della membrana aracnoidea del cervello o del midollo spinale
La membrana aracnoidea non ha i propri vasi sanguigni, quindi la sua infiammazione isolata è formalmente impossibile; il processo infiammatorio è una conseguenza della transizione della patologia dalle membrane vicine. A questo proposito, recentemente è stata messa in dubbio la legittimità dell'uso del termine "aracnoidite" nella medicina pratica: alcuni autori suggeriscono di considerare l'aracnoidite come un tipo di meningite sierosa.
Sinonimo: leptomeningite, meningopatia adesiva.
Cause e fattori di rischio
L'aracnoidite si riferisce a malattie polietiologiche, cioè può apparire sotto l'influenza di vari fattori.
Il ruolo principale nello sviluppo dell'aracnoidite è assegnato alle reazioni autoimmuni (autoallergiche) in relazione alle cellule della pia madre, al plesso coroideo e ai tessuti che rivestono i ventricoli cerebrali, che si verificano indipendentemente o come risultato di processi infiammatori.
Molto spesso, l'aracnoidite si sviluppa a causa delle seguenti malattie:
- infezioni acute (influenza, morbillo, scarlattina, ecc.);
- reumatismi;
- tonsillite (infiammazione delle tonsille);
- infiammazione dei seni paranasali (sinusite, sinusite frontale, etmoidite);
- infiammazione dell'orecchio medio;
- infiammazione dei tessuti o delle membrane del cervello (meningite, encefalite).
Fattori di rischio:
- trauma passato (aracnoidite post-traumatica);
- intossicazione cronica (alcool, sali di metalli pesanti);
- esposizione a rischi professionali;
- processi infiammatori cronici degli organi ENT;
- duro lavoro fisico in condizioni climatiche avverse.
La malattia di solito si sviluppa in giovane età (fino a 40 anni), più spesso nei bambini e in quelli esposti a fattori di rischio. Gli uomini si ammalano 2 volte più spesso delle donne. Non è possibile scoprire la causa della malattia nel 10-15% dei pazienti.
Forme della malattia
A seconda del fattore causale, l'aracnoidite è:
- vero (autoimmune);
- residuo (secondario), che si alza come una complicazione delle malattie trasferite.
Per il coinvolgimento del sistema nervoso centrale:
- cerebrale (cervello coinvolto);
- spinale (è coinvolto il midollo spinale).
Secondo la localizzazione predominante del processo infiammatorio nel cervello:
- convessitale (sulla superficie convessa degli emisferi cerebrali);
- basilare o basale (ottico-chiasmale o interpeduncolare);
- fossa cranica posteriore (angolo cerebellopontino o cisterna magna).
Dalla natura del flusso:
- subacuto;
- cronico.
In termini di prevalenza, l'aracnoidite può essere diffusa e limitata.
Per caratteristiche patomorfologiche:
- adesivo;
- cistica;
- cistica adesiva.
Sintomi
L'aracnoidite procede, di regola, in modo subacuto, con una transizione a una forma cronica.
Le manifestazioni della malattia sono formate da sintomi cerebrali e locali generali, presentati in vari rapporti, a seconda della localizzazione del processo infiammatorio.
Al centro dello sviluppo dei sintomi cerebrali ci sono i fenomeni di ipertensione intracranica e infiammazione della membrana interna dei ventricoli del cervello:
- un forte mal di testa, spesso al mattino, dolore quando si muovono i bulbi oculari, sforzo fisico, tosse, possono essere accompagnati da attacchi di nausea;
- episodi di vertigini;
- rumore, ronzio nelle orecchie;
- intolleranza all'esposizione a stimoli eccessivi (luce intensa, suoni forti);
- meteosensibilità.

Con l'aracnoidite, si verificano forti mal di testa scoppiettanti nelle ore mattutine
L'aracnoidite è caratterizzata da crisi liquorodinamiche (disturbi acuti nella circolazione del liquido cerebrospinale), che si manifestano con un aumento dei sintomi cerebrali. A seconda della frequenza, le crisi si distinguono in rare (1 volta al mese o meno), media frequenza (2-4 volte al mese), frequenti (settimanalmente, a volte più volte alla settimana). La gravità delle crisi del liquor varia da lieve a grave.
Le manifestazioni locali di aracnoidite sono specifiche per una specifica localizzazione del processo patologico.
Sintomi focali di infiammazione convessitale:
- tremore e tensione agli arti;
- cambiamento nell'andatura;
- limitazione della mobilità in un singolo arto o metà del corpo;
- diminuzione della sensibilità;
- crisi epilettiche e jacksoniane.
Sintomi locali di aracnoidite basilare (il più comune è l'aracnoidite ottico-chiasmale):
- la comparsa di immagini estranee davanti agli occhi;
- diminuzione progressiva dell'acuità visiva (più spesso bilaterale, che dura fino a sei mesi);
- perdita concentrica (meno spesso - bitemporale) dei campi visivi;
- scotomi centrali unilaterali o bilaterali.
Sintomi locali di lesioni dell'aracnoide nella fossa posteriore:
- instabilità e instabilità dell'andatura;
- l'incapacità di produrre movimenti sincroni combinati;
- perdita della capacità di eseguire rapidamente movimenti opposti (flessione ed estensione, rotazione verso l'interno e verso l'esterno);
- instabilità nella posizione di Romberg;
- tremore degli occhi;
- violazione del test delle dita;
- paresi dei nervi cranici (più spesso - gli abducenti, facciali, uditivi e glossofaringei).

L'instabilità e l'andatura instabile si verificano con l'aracnoidite della fossa cranica posteriore
Oltre ai sintomi specifici della malattia, le manifestazioni della sindrome astenica raggiungono una gravità significativa:
- debolezza generale immotivata;
- violazione del regime "sonno-veglia" (sonnolenza durante il giorno e insonnia durante la notte);
- compromissione della memoria, diminuzione della concentrazione;
- diminuzione delle prestazioni;
- aumento della fatica;
- labilità emotiva.
Diagnostica
L'infiammazione della membrana aracnoidea del cervello viene diagnosticata confrontando il quadro clinico della malattia e i dati di ulteriori studi:
- radiografia normale del cranio (segni di ipertensione endocranica);
- elettroencefalografia (variazione dei parametri bioelettrici);
- studi sul liquido cerebrospinale (un numero moderatamente aumentato di linfociti, a volte una leggera dissociazione proteina-cellula, perdita di liquido sotto pressione aumentata);
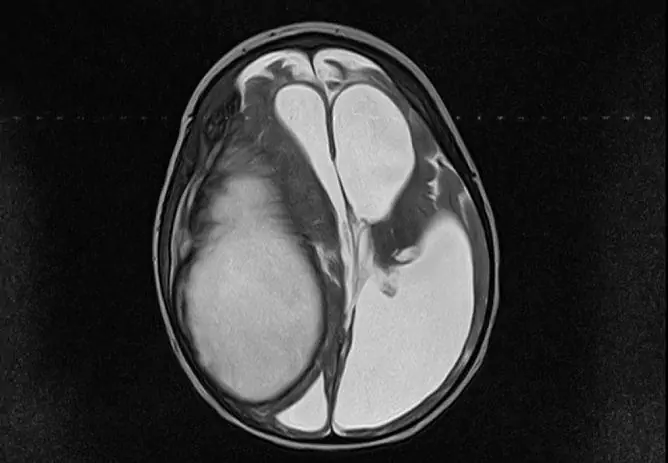
- tomografia (computer o risonanza magnetica) del cervello (espansione dello spazio subaracnoideo, ventricoli e cisterne del cervello, a volte cisti nello spazio intratecale, processi adesivi e atrofici in assenza di cambiamenti focali nella sostanza cerebrale).

Per diagnosticare l'aracnoidite, vengono eseguiti una radiografia del cranio, una TC, una risonanza magnetica
Trattamento
La terapia complessa dell'aracnoidite include:
- agenti antibatterici per eliminare la fonte di infezione (otite media, tonsillite, sinusite, ecc.);
- desensibilizzanti e antistaminici;
- agenti riassorbibili;
- farmaci nootropici;
- metaboliti;
- farmaci che riducono la pressione intracranica (diuretici);
- anticonvulsivanti (se necessario);
- terapia sintomatica (secondo indicazioni).
Possibili complicazioni e conseguenze
L'aracnoidite può avere le seguenti formidabili complicazioni:
- idrocefalo persistente;
- progressivo deterioramento della vista, fino alla completa perdita;
- crisi epilettiche;
- paralisi, paresi;
- disturbi cerebellari.
Previsione
La prognosi di vita è generalmente buona.
La prognosi per l'attività lavorativa è sfavorevole con crisi progressiva, crisi epilettiche e deficit visivo progressivo. I pazienti sono riconosciuti come invalidi dei gruppi I - III, a seconda della gravità della condizione.
Ai pazienti con aracnoidite è controindicato il lavoro in condizioni meteorologiche avverse, in ambienti rumorosi, a contatto con sostanze tossiche e in condizioni di pressione atmosferica alterata, nonché il lavoro associato a vibrazioni costanti e cambiamenti di posizione della testa.
Prevenzione
A scopo di prevenzione è necessario:
- igiene tempestiva dei focolai di infezione cronica (denti cariati, sinusite cronica, tonsillite, ecc.);
- trattamento di follow-up completo delle malattie infettive e infiammatorie;
- controllo dello stato funzionale delle strutture cerebrali dopo una lesione cerebrale traumatica.
Video di YouTube relativo all'articolo:

Olesya Smolnyakova Terapia, farmacologia clinica e farmacoterapia Sull'autore
Istruzione: superiore, 2004 (GOU VPO "Kursk State Medical University"), specialità "Medicina generale", qualifica "Doctor". 2008-2012 - Studente post-laurea del Dipartimento di Farmacologia Clinica, KSMU, Candidato di Scienze Mediche (2013, specialità "Farmacologia, Farmacologia clinica"). 2014-2015 - riqualificazione professionale, specialità "Management in education", FSBEI HPE "KSU".
Le informazioni sono generalizzate e fornite solo a scopo informativo. Al primo segno di malattia, consultare il medico. L'automedicazione è pericolosa per la salute!