- Autore Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:40.
- Ultima modifica 2025-11-02 20:14.
Ulcera duodenale
Il contenuto dell'articolo:
- Cause e fattori di rischio
- Forme di ulcera duodenale
- Fasi
- Sintomi dell'ulcera duodenale
- Diagnostica ulcera duodenale
- Trattamento dell'ulcera duodenale
- Possibili complicazioni e conseguenze dell'ulcera duodenale
- Previsione
- Prevenzione dell'ulcera duodenale
L'ulcera duodenale (ulcera duodenale) è una malattia cronica recidivante che si manifesta con periodi di remissione ed esacerbazioni, caratterizzata dalla presenza di ulcere (difetti che penetrano nella sottomucosa muscolare, cicatrizzazione durante la guarigione) sulla mucosa duodenale.

L'ulcera peptica è una delle malattie più comuni del duodeno
La malattia è registrata più spesso nei maschi, più comune tra i giovani pazienti e i pazienti in età matura (fino a 50 anni). Nei paesi sviluppati, l'incidenza dell'ulcera duodenale varia dal 4 al 15%. Quando si esegue la fibrogastroduodenoscopia, i cambiamenti cicatriziali, che indicano la presenza di una storia di ulcera duodenale, sono registrati in circa il 20% dei pazienti.
I difetti nella parte iniziale dell'intestino tenue si formano molto più spesso che sulla mucosa gastrica: il rapporto tra ulcera duodenale e ulcera gastrica è 4: 1, secondo altri dati, tra i pazienti giovani per 1 ulcera gastrica diagnosticata ci sono 10 lesioni identificate del duodeno.
Il principale pericolo di ulcera duodenale è associato alla probabilità di sanguinamento come una delle complicanze (numerosi studi indicano che questa condizione si sviluppa in ogni quarto portatore della diagnosi) e alla possibilità di perforazione della parete dell'organo con il successivo sviluppo di peritonite.
Cause e fattori di rischio
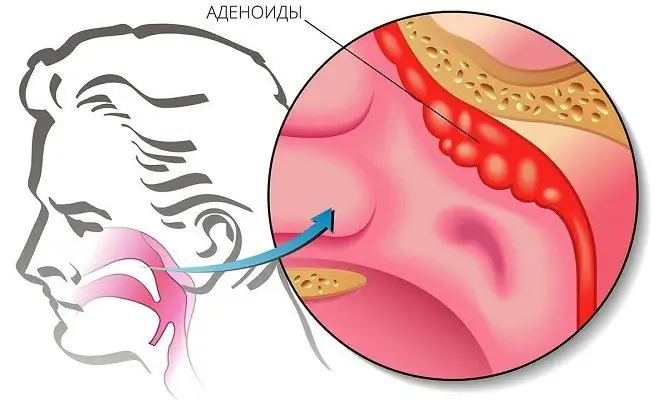
La causa principale dell'ulcera duodenale (in quasi il 100% dei casi) è l'infezione da parte del microrganismo Helicobacter pylori. Il ruolo di questi batteri nello sviluppo di alterazioni infiammatorie nella mucosa dello stomaco e dell'intestino tenue è stato identificato nel 1981 da Barry Marshall e Robin Warren e nel 2005 sono stati insigniti del Premio Nobel per la loro scoperta. Gli elicobatteri non sono solo i principali provocatori della gastrite e dell'ulcera peptica, ma sono anche considerati rappresentanti di agenti cancerogeni di classe I.
Helicobacter pylori è un microrganismo curvo a forma di bastoncello, a forma di S, dotato di diversi flagelli (da 2 a 6) su uno dei poli. Muovendosi rapidamente all'interno del tratto gastrointestinale, penetra nel muco che ricopre le pareti intestinali, grazie ai flagelli, cavatappi penetra nello spessore della parete intestinale, la colonizza e la danneggia, provocando ulcera duodenale. Le condizioni ottimali per l'esistenza dell'Helicobacter pylori sono la temperatura ambiente da 37 a 42 ° C e il livello di acidità di 4-6 pH, il che spiega la vulnerabilità delle sezioni iniziali dell'intestino tenue, dove il pH varia da 5,6 a 7,9.

Molto spesso, l'ulcera duodenale è causata dal batterio Helicobacter pylori
La fonte dell'infezione è una persona malata o un portatore di batteri, una persona nel cui corpo si trovano i batteri senza provocare sintomi di ulcera duodenale. L'infezione avviene per via fecale-orale o orale-orale (Helicobacter pylori viene escreto nella saliva, placca, feci) attraverso il contatto diretto, l'uso di prodotti contaminati, l'uso di posate, spazzolini da denti, seminati con Helicobacter pylori, ecc.
Nonostante il fatto che l'infezione da Helicobacter pylori sia la causa principale dell'ulcera duodenale, ci sono una serie di altri fattori che possono provocare la malattia:
- sovraccarico psico-emotivo acuto e cronico;
- abuso di alcol, fumo;
- fattore alimentare (l'uso sistematico di cibi ruvidi, piccanti, eccessivamente caldi o freddi provoca secrezione gastrica, eccesso di produzione di acido cloridrico);
- assunzione di farmaci gastrotropici che hanno un effetto dannoso sul rivestimento interno dell'organo (farmaci antinfiammatori non steroidei, derivati dell'acido salicilico, ormoni glucocorticosteroidi);
- malattie croniche dell'apparato digerente (cirrosi, pancreatite cronica);
- pressione sulla mucosa di neoplasie volumetriche localizzate nella sottomucosa;
- ipossia acuta (trauma, ustioni massicce, coma);
- interventi chirurgici estesi (la produzione di acido cloridrico, uno dei fattori di aggressività, aumenta fino a 4 volte entro 10 giorni dall'operazione);
- chetoacidosi diabetica grave;
- rischi professionali (sali di metalli pesanti, pesticidi, vapori di pitture e vernici, idrocarburi aromatici).
Fattori di rischio per lo sviluppo dell'ulcera duodenale:
- predisposizione ereditaria (la storia familiare è aggravata in circa 3-4 persone su 10 con questa malattia);
- la presenza del gruppo sanguigno I aumenta di quasi il 40% il rischio di formazione di ulcera peptica sulla mucosa duodenale;
- alta concentrazione stabile di acido cloridrico (HCl) nel succo gastrico;
- identificazione degli antigeni di istocompatibilità (Human Leukocyte Antigens) B 15, B 5, B 35;
- deficit congenito di gastroprotettori;
- malattie dell'apparato respiratorio e cardiovascolare, in cui vi è una diminuzione dell'efficacia della respirazione esterna (bronchite cronica ostruttiva, asma bronchiale, insufficienza cardiaca, ecc.), Mentre si sviluppa una carenza di ossigeno generalizzata, compresa la mucosa del duodeno, che comporta l'oppressione dei locali fattori protettivi; e così via.
La patogenesi dell'ulcera duodenale è uno squilibrio tra influenze aggressive (infezione da Helicobacteria, produzione eccessiva di HCl ed enzimi digestivi aggressivi, motilità intestinale alterata, aggressività autoimmune, interruzione del funzionamento del collegamento parasimpatico dell'ANS e del sistema simpatadrenale, ecc.) E protezione (barriera mucosa), rigenerazione attiva dell'epitelio intestinale, microvascolarizzazione locale perfettamente funzionante, produzione di prostaglandine, encefaline, ecc.).
Forme di ulcera duodenale
Secondo la posizione dell'ulcera:
- bulbare, o bulboso (parete anteriore, parete posteriore, "a specchio");
- post- o retrobulbare (prossimale o distale), riscontrato in non più del 3% dei casi.
A seconda della fase del processo infiammatorio:
- aggravamento;
- sbiadimento esacerbazione;
- remissione;
- recidiva dell'ulcera duodenale.
In termini di gravità, la malattia è classificata come segue:
- per la prima volta ha rivelato UB DPC;
- corso latente (asintomatico);
- gravità lieve - la malattia si aggrava non più di 1 volta in 1-3 anni, risponde bene alla terapia conservativa, le esacerbazioni durano fino a 1 settimana;
- gravità moderata - 2 esacerbazioni durante l'anno, durante le quali i pazienti vengono ricoverati in ospedale, ci vogliono fino a 2 settimane per fermare i sintomi di esacerbazione, spesso si sviluppano complicazioni;
- forma grave - continuamente ricorrente, le esacerbazioni si verificano più spesso di due volte l'anno, i pazienti durante le esacerbazioni sono soggetti a trattamento ospedaliero, questa forma è caratterizzata da complicazioni, gravi disturbi digestivi, sindrome del dolore intenso e persistente.
A seconda delle dimensioni e della profondità dell'ulcera (in base ai risultati dell'EGD):
- piccolo difetto - non più di 5 mm di diametro;
- grande ulcera - più di 7 mm;
- difetto ulceroso gigante - più di 15-20 mm;
- ulcera superficiale - profondità non superiore a 5 mm;
- ulcera profonda - la profondità supera i 5 mm.
A seconda del tipo di disturbo della motilità intestinale, l'ulcera duodenale può procedere in un tipo iper- o ipocinetico.
Tipi morfologici di difetto dell'ulcera (ulcera):
- difetto fresco;
- ulcera migratoria;
- ulcera cronica (in assenza di segni di cicatrici per più di 1 mese);
- ulcera cicatriziale;
- ulcera callosa (non cicatrizzante a lungo termine, formata da tessuto cicatriziale);
- ulcera complicata.
Fasi
Gli stadi dell'ulcera duodenale sono determinati sulla base del quadro endoscopico:
- Un nuovo difetto ulcerativo (un aumento dell'infiammazione).
- La massima gravità dei sintomi.
- Ridurre i segni di infiammazione.
- Regressione dell'ulcera.
- Epitelizzazione.
- Cicatrici (fasi di cicatrice rossa e bianca).
Una classificazione alternativa suggerisce di distinguere 3 fasi:
- Infiammatorio acuto, con nuovo danno ulcerativo alla mucosa.
- Stadio di epitelizzazione incipiente.
- Fase di guarigione.
Sintomi dell'ulcera duodenale
I sintomi della malattia sono costituiti da 2 sindromi principali: dispeptico (disturbi digestivi) e dolore.
Manifestazioni della sindrome del dolore che portano nella clinica della malattia:
- dolore alla proiezione dello stomaco o alla destra della linea mediana (il dolore può diffondersi alla schiena, ipocondrio destro);
- dolori tardivi (1,5-2 ore dopo aver mangiato), affamati (dopo 6-7 ore) o notturni (la comparsa di dolori precoci da mezz'ora a un'ora dopo aver mangiato è insolita per l'ulcera duodenale);
- la natura del dolore varia ampiamente (da debole dolore a intenso noioso, tagliente, crampi), dipende da fattori individuali;
- il dolore è alleviato mangiando o antiacidi, scompare dopo il vomito;
- il dolore non è permanente, si verifica periodicamente (durante un'esacerbazione, più spesso nel periodo primavera-autunno) dura da diversi giorni a diverse settimane.

La malattia dell'ulcera duodenale si manifesta con dolore allo stomaco oa destra della linea mediana
Sintomi dispeptici dell'ulcera duodenale:
- eruttazione acida, bruciore di stomaco;
- nausea (con localizzazione dell'ulcera nella sezione iniziale dell'intestino tenue, non si nota quasi mai);
- vomito, portando sollievo;
- forse aumento dell'appetito;
- tendenza alla stitichezza.
Oltre ai disturbi digestivi e alla sindrome del dolore, i pazienti possono essere disturbati da sintomi astenico-vegetativi: debolezza, letargia, diminuzione delle prestazioni, irritabilità e affaticamento.
Diagnostica ulcera duodenale
Per confermare la diagnosi, vengono utilizzati numerosi metodi di ricerca strumentali e di laboratorio:
- un esame del sangue generale (segni di anemia in presenza di sanguinamento latente, leucocitosi, tendenza all'aumento del numero di eritrociti ed emoglobina, diminuzione della VES);
- analisi delle feci per il sangue occulto;
- esame citologico e istologico di un campione bioptico della mucosa gastrica;
- reazione a catena della polimerasi per rilevare frammenti di DNA di Helicobacter pylori;
- FEGDS con biopsia mirata;
- Radiografia dello stomaco con doppio contrasto (nicchia ulcerosa, sintomo di un dito puntato sulla parete opposta, deformità intestinale, ritardo dell'agente di contrasto nel sito dell'ulcera, ecc.).
Trattamento dell'ulcera duodenale
Il trattamento dell'ulcera duodenale, di regola, è conservativo, viene implementato in due direzioni principali: eradicazione dell'Helicobacter pylori e normalizzazione del funzionamento dell'intestino tenue, ripristino dell'equilibrio dei fattori di difesa e aggressività, terapia curativa.
La terapia di eradicazione viene eseguita utilizzando regimi a tre o quattro componenti [inibitori della pompa protonica o bloccanti dell'H2-istamina, agenti gastroprotettivi, farmaci antibatterici (macrolidi, penicilline semisintetiche o farmaci antimicrobici)].
Al fine di alleviare i sintomi e stimolare la guarigione dei difetti nella gastrite erosiva, vengono utilizzati farmaci dei seguenti gruppi:
- antiacidi e adsorbenti;
- riparatori;
- farmaci antiossidanti;
- procinetici;
- antispastici;
- sedativi.
Oltre al trattamento farmacologico, un prerequisito per una pronta guarigione è un cambiamento nello stile di vita (dieta razionale, smettere di fumare, abuso di alcol, ecc.), Il rispetto dei principi di meccanica (cibo bollito o cotto a vapore, non ferendo la superficie infiammata della mucosa), chimica (eliminazione di cibi aggressivi gassati, acidi, piccanti, eccessivamente salati) e termico (cibo caldo, esclusione di piatti caldi o freddi) risparmiando cibo.

Il trattamento dell'ulcera duodenale è prevalentemente conservativo
Con l'inefficacia della terapia conservativa, così come in caso di complicanze, si raccomanda l'asportazione chirurgica dell'ulcera.
Possibili complicazioni e conseguenze dell'ulcera duodenale
L'ulcera duodenale può avere le seguenti complicazioni:
- sanguinamento;
- perforazione (perforazione della parete intestinale);
- penetrazione (germinazione negli organi vicini del tubo digerente);
- malignità (malignità);
- stenosi della parte iniziale dell'intestino tenue.
Previsione
La ricorrenza della malattia si osserva in più della metà dei casi nel primo anno dopo la cicatrizzazione dell'ulcera e entro 2-3 anni dall'esordio della malattia - in 8-9 pazienti su 10. Con un trattamento complesso, la prognosi è favorevole, peggiora con la recidiva continua, lo sviluppo sistematico di complicanze.
Prevenzione dell'ulcera duodenale
- Rispetto delle misure di igiene personale al fine di prevenire l'infezione da Helicobacter pylori.
- Dieta razionale.
- Rifiuto di utilizzare prodotti che irritano la mucosa dell'apparato digerente.
- Trattamento tempestivo di malattie croniche che possono provocare lo sviluppo di ulcera duodenale.
Video di YouTube relativo all'articolo:

Olesya Smolnyakova Terapia, farmacologia clinica e farmacoterapia Sull'autore
Istruzione: superiore, 2004 (GOU VPO "Kursk State Medical University"), specialità "Medicina generale", qualifica "Doctor". 2008-2012 - Studente post-laurea del Dipartimento di Farmacologia Clinica, KSMU, Candidato di Scienze Mediche (2013, specialità "Farmacologia, Farmacologia clinica"). 2014-2015 - riqualificazione professionale, specialità "Management in education", FSBEI HPE "KSU".
Le informazioni sono generalizzate e fornite solo a scopo informativo. Al primo segno di malattia, consultare il medico. L'automedicazione è pericolosa per la salute!